ಕಪ್ಪು ಶಿಲೀಂಧ್ರ
| ಮ್ಯೂಕರ್ ಮೈಕೋಸಿಸ್ | |
|---|---|
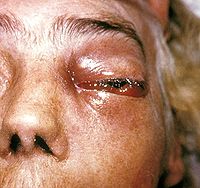 | |
| 'ಮ್ಯೂಕರ್ ಮೈಕೋಸಿಸ್' ಸೋಂಕಿಗೆ ಒಳಗಾಗಿರುವ ರೋಗಿಯ ಕಣ್ಣಿನ ಚಿತ್ರ | |
| ವೈದ್ಯಕೀಯ ವಿಭಾಗಗಳು | Infectious diseases |
| ಕಾರಣಗಳು | ದುರ್ಬಲ ರೋಗ ನಿರೋಧಕ ವ್ಯವಸ್ಥೆ |
| ಅಪಾಯಕಾರಿ ಅಂಶಗಳು | ಏಡ್ಸ್ ರೋಗ, ಮಧುಮೇಹ, ಲಿಂಫೋಮ , ಅಂಗಾಂಗ ಕಸಿ, ಧೀರ್ಘ ಕಾಲದ ಸ್ಟೀರಾಯ್ಡ್ ಬಳಕೆ, ಕೊವಿಡ್ - ೧೯ |
| ಚಿಕಿತ್ಸೆ | ಆಂಫೊಟೆರಿಸಿನ್ ಬಿ, ಶಸ್ತ್ರ ಚಿಕಿತ್ಸೆ |
| ಮುನ್ಸೂಚನೆ | ಕಳಪೆ ಮುನ್ನರಿವು |
ಕಪ್ಪು ಶಿಲೀಂಧ್ರ (ಬ್ಲಾಕ್ ಫಂಗಸ್ ಅಥವಾ ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ ) ಎನ್ನುವುದು ಶಿಲೀಂಧ್ರಗಳಿಂದ ಉಂಟಾಗುವ ಅತ್ಯಂತ ಅಪರೂಪದ ಸೋಂಕು.[೧] : 328 . ಈ ಶಿಲೀಂಧ್ರ ಹೆಚ್ಚಾಗಿ ಮಣ್ಣು, ಕೊಳೆತ ಎಲೆ, ತರಕಾರಿ, ಪ್ರಾಣಿಗಳ ಮಲದಲ್ಲಿ ಇರುತ್ತದೆ. ಇದು ದೇಹವನ್ನು ನಾವು ತೆಗೆದುಕೊಳ್ಳುವ ಉಸಿರಿನ ಮೂಲಕ, ತಿನ್ನುವ ಆಹಾರದ ಮೂಲಕ, ಮತ್ತು ಮೈ ಮೇಲಿನ ಗಾಯಗಳ ಮೂಲಕ ಹರಡಬಹುದು. ರೋಗ ನಿರೋಧಕ ಶಕ್ತಿ ಕಡಿಮೆ ಇರುವ ಮನುಷ್ಯರ ದೇಹದೊಳಗೆ ಹೊಕ್ಕು, ರಕ್ತನಾಳಗಳಿಗಂಟಿಕೊಂಡು ಆ ನಾಳದಲ್ಲಿ ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟಿಸಿ ಅದರಿಂದ ದೇಹದ ಭಾಗಗಳಿಗೆ ಹರಿಯುವ ರಕ್ತ ಕಮ್ಮಿಯಾಗಿ ಆ ಭಾಗಗಳು ಕೊಳೆಯುತ್ತಾ ಬರುತ್ತದೆ. ಇದು ಹೆಚ್ಚಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುವ ಅಂಗಗಳೆಂದರೆ ಮೂಗಿನ ಮೇಲ್ಬಾಗ ಮತ್ತು ಅಲ್ಲಿಂದ ಮೆದುಳು, ಶ್ವಾಸಕೋಶ, ಕಣ್ಣು, ಹೊಟ್ಟೆ/ಕರುಳು, ಚರ್ಮದ ಮೇಲಿನ ಗಾಯ ಮತ್ತು ರಕ್ತದಿಂದ ಸಾಗಿ ದೇಹದ ಯಾವುದೇ ಭಾಗಕ್ಕೂ ಕೂಡ ಹರಡುತ್ತದೆ.
ಲಕ್ಷಣಗಳು ಹಾಗೂ ವಿಧಗಳು
[ಬದಲಾಯಿಸಿ]ಮೂಗುಗಟ್ಟುವಿಕೆ, ಮೂಗಿನಿಂದ ರಕ್ತ, ಮೂಗಿನ ಮತ್ತು ಕೆನ್ನೆಗಳ ನಡುವಿನ ಭಾಗದಲ್ಲಿ ನೋವು,ಸೀನಿದಾಗ ಸಿಂಬಳದಲ್ಲಿ ಕರಿಯ ಬಣ್ಣ ಕಾಣಿಸು ಕೊಳ್ಳುವುದು, ಕಣ್ಣುರಿತ, ಕಣ್ಣು ಮುಂದಕ್ಕೆ ಬಂದಂತೆ ಕಾಣುವಿಕೆ, ಕಣ್ಣಿನ ಚಲನೆಯ ಸ್ಥಗಿತ, ಜ್ವರ, ಉಸಿರಾಟದ ತೊಂದರೆ, ರಕ್ತ ವಾಂತಿ, ಮಾನಸಿಕವಾಗಿ ಅನಾರೋಗ್ಯಕರ ಮತ್ತು ಗೊಂದಲಮಯ ಪರಿಸ್ಥಿತಿಗಳು ಇದರ ಮುಖ್ಯ ಲಕ್ಷಣಗಳು. ಈ ರೋಗವು ಅನೇಕ ವೇಳೆ ರಕ್ತ ನಾಳಗಳ ಸುತ್ತ ಬೆಳೆಯುವ ಶಿಲೀಂದ್ರಗಳ ಶಾಖೆಗಳ ಮೂಲಕ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ. ಮಧುಮೇಹ ಅಥವಾ ರೋಗ ನಿರೋಧಕ ಶಕ್ತಿ ಕಡಿಮೆ ಇರುವವರಿಗೆ ಇದು ಜೀವಕ್ಕೆ ಅಪಾಯಕಾರಿಯಾಗಬಹುದು.
ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ ಅಥವಾ ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕು ಹೆಚ್ಚಾಗಿ ಸೈನಸ್, ಮೆದುಳು ಅಥವಾ ಶ್ವಾಸಕೋಶಗಳಿಗೆ ತಗುಲುತ್ತದೆ. ಬಾಯಿಯ ಅಥವಾ ಮೆದುಳಿನ ಸೋಂಕು ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕಿನ ಸಾಮಾನ್ಯ ಸ್ವರೂಪಗಳು. ಆದರೂ ಶಿಲೀಂಧ್ರವು ದೇಹದ ಇತರ ಅಂಗಗಳಾದ ಜಠರಗರುಳಿನ ಪ್ರದೇಶ, ಚರ್ಮ ಮತ್ತು ಇತರ ಅಂಗ ವ್ಯವಸ್ಥೆಗಳಿಗೂ ಸೋಂಕನ್ನು ತಗುಲಿಸುತ್ತದೆ.[೨] ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ದವಡೆಯ ಮೇಲ್ಭಾಗವು ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ನಿಂದ ಬಾಧಿತವಾಗುತ್ತದೆ.[೩] ಬಾಯಿಯ ಸಮೃದ್ಧ ರಕ್ತನಾಳಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕನ್ನು ತಡೆಯುತ್ತದೆ. ಆದರೂ ಕಪ್ಪು ಶಿಲೀಂಧ್ರಕ್ಕೆ ಕಾರಣವಾದ ಕೆಲವು ಶಕ್ತಿಶಾಲಿಯಾದ ಶಿಲೀಂಧ್ರಗಳು ಇವುಗಳನ್ನು ಮೀರಿಸಿಯೂ ಕಾಯಿಲೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ.
ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಇರಬಹುದು ಎಂದು ಸೂಚಿಸುವ ಹಲವಾರು ಪ್ರಮುಖ ಚಿಹ್ನೆಗಳು ಇವೆ. ಅಂತಹ ಒಂದು ಚಿಹ್ನೆಯೆಂದರೆ ರಕ್ತನಾಳಗಳಲ್ಲಿ ಶಿಲೀಂಧ್ರಗಳ ಆಕ್ರಮಣ. ಇದು ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ ಮತ್ತು ರಕ್ತ ಪೂರೈಕೆಯ ನಷ್ಟದಿಂದಾಗಿ ಸುತ್ತಮುತ್ತಲಿನ ಅಂಗಾಂಶಗಳ ಸಾವಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ರೋಗವು ಮೆದುಳಿಗೆ ಬಂದಿದ್ದರೆ ರೋಗಲಕ್ಷಣಗಳು ಕಣ್ಣುಗಳ ಹಿಂದೆ ಒಂದು ಭಾಗದ ತಲೆನೋವು, ಮುಖದ ನೋವು, ಜ್ವರ, ಮೂಗಿನ ದಟ್ಟಣೆ ಮತ್ತು ಕಣ್ಣಿನ ಊತದ ಜೊತೆಗೆ ತೀವ್ರವಾದ ಸೈನುಟಿಸ್ ಇವುಗಳನ್ನು ಒಳಗೊಂಡಿರಬಹುದು .[೪] ಸೋಂಕಿನ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಬಾಧಿತ ಚರ್ಮವು ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುತ್ತದೆ. ಆ ಚರ್ಮವು ಸತ್ತು ಕಪ್ಪಾಗುವ ಮೊದಲು ಬಹಳ ಬೇಗ ಅಂಗಾಂಶವು ಊದಿ ಕೆಂಪಾಗುತ್ತದೆ.[೫] ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ನ ಇತರ ಪ್ರಕಾರಗಳು ಶ್ವಾಸಕೋಶ, ಚರ್ಮವನ್ನು ಒಳಗೊಂಡಿರಬಹುದು ಅಥವಾ ದೇಹದಾದ್ಯಂತ ವ್ಯಾಪಕವಾಗಿರಬಹುದು. ರೋಗಲಕ್ಷಣಗಳು ಉಸಿರಾಟದ ತೊಂದರೆ ಮತ್ತು ನಿರಂತರ ಕೆಮ್ಮನ್ನು ಸಹ ಒಳಗೊಂಡಿರಬಹುದು. ಅಂಗಾಂಶ ಸಾವಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ವಾಕರಿಕೆ ಮತ್ತು ವಾಂತಿ, ರಕ್ತ ಕೆಮ್ಮುವುದು ಮತ್ತು ಹೊಟ್ಟೆ ನೋವು ಇರಬಹುದು.[೨]
ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕಿನ ಲಕ್ಷಣಗಳು ದೇಹದಲ್ಲಿ ಶಿಲೀಂಧ್ರ ಎಲ್ಲಿ ಬೆಳೆಯುತ್ತಿದೆ ಎಂಬುದರ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ
- ರೈನೋಸೆರೆಬ್ರಲ್ (ಸೈನಸ್ ಮತ್ತು ಮೆದುಳು) ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕು ಎಂಬುದು ಸೈನಸ್ಗಳಲ್ಲಿನ ಸೋಂಕು. ಆದ್ದರಿಂದ ಇದು ಮೆದುಳಿಗೆ ಹರಡಬಹುದು. ಅನಿಯಂತ್ರಿತ ಮಧುಮೇಹ ಇರುವವರಲ್ಲಿ ಮತ್ತು ಮೂತ್ರಪಿಂಡ ಕಸಿ ಮಾಡಿದ ಜನರಲ್ಲಿ ಈ ರೀತಿಯ ಮ್ಯೂಕಾರ್ಮೈಕೋಸಿಸ್ ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುತ್ತದೆ.
- ಶ್ವಾಸಕೋಶದ ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕು ಎಂಬುದು ಕ್ಯಾನ್ಸರ್ ಪೀಡಿತರಲ್ಲಿ ಮತ್ತು ಅಂಗಾಂಗ ಕಸಿ ಅಥವಾ ಸ್ಟೆಮ್ ಸೆಲ್ ಕಸಿ ಮಾಡಿದ ಜನರಲ್ಲಿ ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುತ್ತದೆ.
- ಕಟಾನಿಯಸ್ ಅರ್ಥಾತ್ ಚರ್ಮದ ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕು, ಒಡೆದಿರುವ ಚರ್ಮದ ಮೂಲಕ ಶಿಲೀಂಧ್ರಗಳು ದೇಹವನ್ನು ಪ್ರವೇಶಿಸಿದ ನಂತರ ಸಂಭವಿಸುತ್ತದೆ (ಉದಾಹರಣೆಗೆ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ನಂತರ, ಬೆಂಕಿ ಅಪಘಾತ ಅಥವಾ ಇತರ ರೀತಿಯ ಚರ್ಮದ ಆಘಾತ). ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯು ಚೆನ್ನಾಗಿಯೇ ಇರುವ ಜನರಲ್ಲಿ ಇದು ಸಾಮಾನ್ಯ ರೂಪವಾಗಿದೆ.
- ಜಠರಗರುಳಿನ ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕು ವಯಸ್ಕರಿಗಿಂತ ಚಿಕ್ಕ ಮಕ್ಕಳಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ, ವಿಶೇಷವಾಗಿ ಅಕಾಲಿಕ ಜನನ ಮತ್ತು ಜನಿಸಿದಾಗ ಕಡಿಮೆ ತೂಕ ಇದ್ದ ೧ ತಿಂಗಳಿಗಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಶಿಶುಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಯಾಕೆಂದರೆ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ, ಪ್ರತಿಜೀವಕಗಳು ಅಥವಾ ಔಷಧಗಳು ರೋಗಾಣುಗಳ ವಿರುಧ್ಧ ಹೋರಾಡುವ ದೇಹದ ಸಾಮರ್ಥ್ಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತವೆ.
ರೈನೋಸೆರೆಬ್ರಲ್ (ಸೈನಸ್ ಮತ್ತು ಮೆದುಳು) ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕಿನ ಲಕ್ಷಣಗಳು:
[ಬದಲಾಯಿಸಿ]- ಏಕಪಕ್ಷೀಯ ಮುಖದ ಊತ
- ತಲೆನೋವು
- ಮೂಗಿನ ಅಥವಾ ಸೈನಸ್ ದಟ್ಟಣೆ
- ಮೂಗಿನ ಸೇತುವೆಯ ಮೇಲೆ ಅಥವಾ ಬಾಯಿಯ ಮೇಲ್ಭಾಗದ ಕಪ್ಪು ಗಾಯಗಳು ತ್ವರಿತವಾಗಿ ಹೆಚ್ಚು ತೀವ್ರವಾಗುತ್ತವೆ
- ಜ್ವರ
ಶ್ವಾಸಕೋಶದ ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕಿನ ಲಕ್ಷಣಗಳು:
[ಬದಲಾಯಿಸಿ]- ಜ್ವರ
- ಕೆಮ್ಮು
- ಎದೆ ನೋವು
- ಉಸಿರಾಟದ ತೊಂದರೆ
ಚರ್ಮದ ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕಿನ ಲಕ್ಷಣಗಳು:
[ಬದಲಾಯಿಸಿ]- ಚರ್ಮದ ಮೇಲೆ ಗುಳ್ಳೆಗಳು ಅಥವಾ ಹುಣ್ಣುಗಳಂತೆ ಕಾಣಿಸುವುದು
- ಸೋಂಕಿತ ಪ್ರದೇಶವು ಕಪ್ಪು ಬಣ್ಣಕ್ಕೆ ತಿರುಗುವುದು
- ನೋವು, ಉಷ್ಣತೆ, ಅತಿಯಾದ ಕೆಂಪು ಅಥವಾ ಗಾಯದ ಸುತ್ತ ಚರ್ಮ ಉಬ್ಬುವಿಕೆ.
ಜಠರಗರುಳಿನ ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕಿನ ಲಕ್ಷಣಗಳು:
[ಬದಲಾಯಿಸಿ]- ಹೊಟ್ಟೆ ನೋವು
- ವಾಕರಿಕೆ ಮತ್ತು ವಾಂತಿ
- ಜಠರಗರುಳಿನ ರಕ್ತಸ್ರಾವ
ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕು ಸಾಮಾನ್ಯವಾಗಿ ಇತರ ವೈದ್ಯಕೀಯ ಪರಿಸ್ಥಿತಿಗಳಿಂದ ಅನಾರೋಗ್ಯದಿಂದ ಬಳಲುತ್ತಿರುವ ಜನರಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ, ಆದ್ದರಿಂದ ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕಿಗೆ ಯಾವ ಲಕ್ಷಣಗಳು ಸಂಬಂಧಿಸಿವೆ ಎಂದು ತಿಳಿಯುವುದು ಕಷ್ಟ. ಮೆದುಳಿನಲ್ಲಿ ಹರಡುವ ಸೋಂಕಿನ ರೋಗಿಗಳು ಮಾನಸಿಕ ಸ್ಥಿತಿ ಬದಲಾವಣೆಗಳನ್ನು ಅಥವಾ ಕೋಮಾವನ್ನು ಬೆಳೆಸಿಕೊಳ್ಳಬಹುದು. [೬] [೭] [೮] [೯].

ಅಪಾಯಕಾರಿ ಅಂಶಗಳು
[ಬದಲಾಯಿಸಿ]ಕಪ್ಪು ಶಿಲೀಂಧ್ರ ಸೋಂಕಿನ ಪೂರ್ವಭಾವಿ ಅಂಶಗಳಲ್ಲಿ- ಏಡ್ಸ್, ಅನಿಯಂತ್ರಿತ ಮಧುಮೇಹ, ಕ್ಯಾನ್ಸರ್ ನಂತಹ ಲಿಂಫೋಮಾಗಳು , ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ, ಅಂಗಾಂಗ ಕಸಿ, ಸುದೀರ್ಘ ಅವಧಿಯ ಕಾರ್ಟಿಕೋಸ್ಟೀರಾಯ್ಡಳ ಬಳಕೆ ಮತ್ತು ಇಮ್ಯುನೊ ಪ್ರತಿಕ್ರಿಯೆಯಲ್ಲಿ ಚಿಕಿತ್ಸೆ, ಸಿರೋಸಿಸ್, ಶಕ್ತಿ ಅಪೌಷ್ಟಿಕತೆ, [೨] [೩] ಮತ್ತು ಡಿಫೆರಾಕ್ಸಮೈನ್ ಚಿಕಿತ್ಸೆಗಳು ಸೇರಿವೆ. ಇದರ ಹೊರತಾಗಿಯೂ, ಮ್ಯೂಕಾರ್ಮೈಕೋಸಿಸ್ ಪ್ರಕರಣಗಳು ವರದಿಯಾಗಿವೆ. [೧೧]
ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ ಗಳನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಕೋವಿಡ್ ೧೯ ರ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ ಮತ್ತು ಕರೋನವೈರಸ್ ಸೋಂಕಿನ ಸಮಯದಲ್ಲಿ ದೇಹದ ಸ್ವಂತ ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯಿಂದ ಉಂಟಾಗುವ ಹಾನಿಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಅವು ರೋಗನಿರೋಧಕ ಮಧುಮೇಹ ಮತ್ತು ಮಧುಮೇಹರಹಿತ ರೋಗಿಗಳಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ. ಈ ಎರಡೂ ಪರಿಣಾಮಗಳು ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ ಪ್ರಕರಣಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು ಎಂದು ಭಾವಿಸಲಾಗಿದೆ. [೧೨] [೧೩] [೧೪]
ಪರೀಕ್ಷೆ
[ಬದಲಾಯಿಸಿ]ಸೋಂಕಿಗೆ ಒಳಗಾದ ಮೂಗಿನ ಒಳಗೆ ನೋಡಿದಾಗ ಕರಿಯ ಬಣ್ಣ ಕಾಣುವುದು, ಸೂಕ್ಷ್ಮದರ್ಶಕದ ಮೂಲಕ ಈ ಶೀಲಿಂಧ್ರವನ್ನು ಗುರುತಿಸ ಬಹುದು, ಈ ಬೂಜನ್ನು ಮಾದರಿ ಫಲಕದಲ್ಲಿ ಬೆಳೆಸಿ ಕೂಡ ಅದರ ಒಳಜಾತಿಯನ್ನು ಕಂಡು ಹಿಡಿಯಬಹುದು. ಸಿ.ಟಿ./ಎಮ್.ಆರ್.ಐ. ಪರೀಕ್ಷೆಗಳು ಕೂಡ ಬೇಕಾಗುತ್ತದೆ.
ಚಿಕಿತ್ಸೆ
[ಬದಲಾಯಿಸಿ]ಕಪ್ಪು ಶೀಲೀಂಧ್ರ ಸೋಂಕಿನ ಶಂಕೆ ಇದ್ದಲ್ಲಿ, ರೋಗದ ತ್ವರಿತ ಹರಡುವಿಕೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಮರಣವನ್ನು ತಡೆಯಲು ಆಂಫೊಟೆರಿಸಿನ್ ಬಿ ಚಿಕಿತ್ಸೆಯನ್ನು ತಕ್ಷಣವೇ ನೀಡಬೇಕು . ಸೋಂಕಿನ ನಿರ್ಮೂಲನೆಗಾಗಿ ಆಂಫೊಟೆರಿಸಿನ್ ಬಿ ಅನ್ನು ಸೋಂಕು ಖಚಿತಪಟ್ಟ ೪-೬ ವಾರಗಳವರೆಗೆ ನೀಡಲಾಗುತ್ತದೆ. ತೀವ್ರವಾದ ಆಸ್ಪರ್ಜಿಲೊಸಿಸ್ ಮತ್ತು ಕಪ್ಪು ಶೀಲೀಂಧ್ರ ಸೋಂಕಿನ ಚಿಕಿತ್ಸೆಗೆ ಇಸಾವುಕೊನಜೋಲ್ ಅನ್ನು ಬಳಸಲು ಇತ್ತೀಚೆಗೆ ಎಫ್.ಡಿ.ಎ.ಯು ಅನುಮೋದಿಸಿತು. [೧೫]
ಆಂಫೊಟೆರಿಸಿನ್ ಬಿ ಅಥವಾ ಪೊಸಕೊನಜೋಲ್ನ ಚಿಕಿತ್ಸೆಯ ಬಳಿಕ, " ಶಿಲೀಂಧ್ರ ಚೆಂಡನ್ನು " ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯಿಂದ ತೆಗೆದುಹಾಕಲಾಗುತ್ತದೆ. ಸೋಂಕು ಮರುಕಳಿಸದಂತೆ ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ. [೨] [೧೬]
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಮೂಲಕ ಮೂಗಿನ ಕುಹರ ಮತ್ತು ಮೆದುಳನ್ನು ಒಳಗೊಂಡ ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಸೋಂಕಿತ ಮಿದುಳಿನ ಅಂಗಾಂಶವನ್ನು ತೆಗೆದುಹಾಕುವ ಅಗತ್ಯವಿರುತ್ತದೆ. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯಿಂದ ಅಂಗುಳ, ಮೂಗಿನ ಕುಹರ ಅಥವಾ ಕಣ್ಣಿನ ರಚನೆಗಳನ್ನು ತೆಗೆಯುವ ಸಂದರ್ಭ ಇರುವುದರಿಂದ ಸೋಂಕಿತರು ವಿರೂಪಗೊಳ್ಳುವ ಸಾಧ್ಯತೆ ಇರುವುದು.[೪] ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯನ್ನು ಒಂದಕ್ಕಿಂತ ಹೆಚ್ಚು ಬಾರಿ ನಡೆಸುವ ಅಗತ್ಯ ಕಂಡುಬರಬಹುದು. [೨] ಹೈಪರ್ಬಾರಿಕ್ ಆಮ್ಲಜನಕವು ಈ ಚಿಕಿತ್ಸೆಗೆ ಪ್ರಯೋಜನಕಾರಿಯಾಗಬಹುದು ಎಂದು ಊಹಿಸಲಾಗಿದೆ ಏಕೆಂದರೆ ಹೆಚ್ಚಿನ ಆಮ್ಲಜನಕದ ಒತ್ತಡವು ಶಿಲೀಂಧ್ರವನ್ನು ಕೊಲ್ಲುವ ನ್ಯೂಟ್ರೋಫಿಲ್ಗಳ ಸಾಮರ್ಥ್ಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. [೫]
ಮುನ್ನರಿವು
[ಬದಲಾಯಿಸಿ]ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಕಪ್ಪು ಶೀಲೀಂಧ್ರ ಸೋಂಕಿನ ಮುನ್ನರಿವು ಕಳಪೆಯಾಗಿದೆ ಮತ್ತು ರೋಗವು ಅದರ ರೂಪ ಮತ್ತು ತೀವ್ರತೆಗೆ ಅನುಗುಣವಾಗಿ ವೈವಿಧ್ಯಮಯ ಮರಣ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿದೆ. ಖಡ್ಗಮೃಗದ ರೂಪದಲ್ಲಿ, ಮರಣ ಪ್ರಮಾಣವು ೩೦% ಮತ್ತು ೭೦% ರ ನಡುವೆ ಇರುತ್ತದೆ, ಆದರೆ ಪ್ರಸಾರವಾದ ಮ್ಯೂಕಾರ್ಮೈಕೋಸಿಸ್ ಆರೋಗ್ಯವಂತ ರೋಗಿಯಲ್ಲಿ ಅತಿ ಹೆಚ್ಚು ಮರಣ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿರುತ್ತದೆ, ಮರಣ ಪ್ರಮಾಣವು ೯೦% ವರೆಗೆ ಇರುತ್ತದೆ. [೫] ಏಡ್ಸ್ ರೋಗಿಗಳು ಸುಮಾರು ೧೦೦% ರಷ್ಟು ಮರಣ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿದ್ದಾರೆ. [೧೬] ನರವೈಜ್ಞಾನಿಕ ಕ್ರಿಯೆಯ ಭಾಗಶಃ ನಷ್ಟ, ಕುರುಡುತನ ಮತ್ತು ಮೆದುಳು ಅಥವಾ ಶ್ವಾಸಕೋಶದ ನಾಳಗಳ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆಯು ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ನ ಸಂಭವನೀಯ ತೊಡಕುಗಳು. [೪]
ಇತರ ವಿವರಗಳು
[ಬದಲಾಯಿಸಿ]ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ ಬಹಳ ಅಪರೂಪದ ಸೋಂಕು, ಮತ್ತು ರೋಗಿಗಳ ಇತಿಹಾಸ ಮತ್ತು ಸೋಂಕಿನ ಘಟನೆಗಳನ್ನು ಗಮನಿಸುವುದು ಕಷ್ಟ. [೨] ಆದಾಗ್ಯೂ, ಒಂದು ಅಮೇರಿಕನ್ ಆಂಕೊಲಾಜಿ ಕೇಂದ್ರದ ೦.೭% ಶವಪರೀಕ್ಷೆಯಲ್ಲಿ ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ ಕಂಡುಬಂದಿದೆ ಮತ್ತು ಆ ಕೇಂದ್ರಕ್ಕೆ ೧೦೦,೦೦೦ ಪ್ರವೇಶಕ್ಕೆ ಸುಮಾರು ೨೦ ರೋಗಿಗಳಲ್ಲಿ ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ ಕಂಡುಬಂದಿದೆ. [೧೬] ಅಮೇರಿಕದಲ್ಲಿ, ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ ಸಾಮಾನ್ಯವಾಗಿ ಖಡ್ಗಮೃಗದ ರೂಪದಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ, ಯಾವಾಗಲೂ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಮತ್ತು ಮೆಟಾಬಾಲಿಕ್ ಆಸಿಡೋಸಿಸ್ (ಉದಾ ಡಿಕೆಎ )ಯಾಗಿ ಕಾಣುತ್ತದೆ. [೧೧] ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ರೋಗಿಯು ಇಮ್ಯುನೊಕೊಪ್ರೊಮೈಸ್ಡ್ ಆಗಿರುತ್ತಾನೆ, ಆದರೂ ಅಪರೂಪದ ಪ್ರಕರಣಗಳು ಸಂಭವಿಸಿವೆ; ಇವು ಸಾಮಾನ್ಯವಾಗಿ ಶಿಲೀಂಧ್ರ ಬೀಜಕಗಳ ಆಘಾತಕಾರಿ ಇನಾಕ್ಯುಲೇಷನ್ ಕಾರಣ. ಅಂತರರಾಷ್ಟ್ರೀಯ ಮಟ್ಟದಲ್ಲಿ, ಇಟಲಿಯ ವಿಮರ್ಶೆಯಲ್ಲಿ ತೀವ್ರವಾದ ರಕ್ತಕ್ಯಾನ್ಸರ್ ಹೊಂದಿರುವ ೧% ರೋಗಿಗಳಲ್ಲಿ ಮ್ಯೂಕೋರ್ಮೈಕೋಸಿಸ್ ಕಂಡುಬಂದಿದೆ.
ಕೋವಿಡ್ ೧೯ ಸಾಂಕ್ರಾಮಿಕ ಸಮಯದಲ್ಲಿ, ಕೋವಿಡ್ ೧೯ ಗಾಗಿ ರೋಗನಿರೋಧಕ ಶಮನಕಾರಿ ಚಿಕಿತ್ಸೆಗೆ ಸಂಬಂಧಿಸಿದ ಹಲವಾರು ಪ್ರಕರಣಗಳು ಭಾರತದಲ್ಲಿ ವರದಿಯಾಗಿವೆ. ಅಹಮದಾಬಾದ್ನಲ್ಲಿ ೨೦೨೦ ರ ಡಿಸೆಂಬರ್ ಮಧ್ಯಭಾಗದಲ್ಲಿ ಒಂಬತ್ತು ಸಾವುಗಳು ಸೇರಿದಂತೆ ೪೪ ಪ್ರಕರಣಗಳು ವರದಿಯಾಗಿವೆ. ಮುಂಬೈ ಮತ್ತು ದೆಹಲಿಯಲ್ಲೂ ಪ್ರಕರಣಗಳು ವರದಿಯಾಗಿವೆ. [೧೭] ೨೦೨೧ರಲ್ಲಿ, ಭಾರತದಾದ್ಯಂತ ಹೆಚ್ಚಿನ ಪ್ರಕರಣಗಳು ವರದಿಯಾಗಿವೆ. [೧೮]
ಉಲ್ಲೇಖಗಳು
[ಬದಲಾಯಿಸಿ]- ↑ James, William D.; Berger, Timothy G.; et al. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 0-7216-2921-0.
- ↑ ೨.೦ ೨.೧ ೨.೨ ೨.೩ ೨.೪ ೨.೫ Nancy F Crum-Cianflone; MD MPH. "Mucormycosis". eMedicine. Retrieved May 19, 2008.
- ↑ ೩.೦ ೩.೧ Auluck A (2007). "Maxillary necrosis by mucormycosis. a case report and literature review" (PDF). Med Oral Patol Oral Cir Bucal. 12 (5): E360–4. PMID 17767099. Retrieved May 19, 2008.
- ↑ ೪.೦ ೪.೧ ೪.೨ "MedlinePlus Medical Encyclopedia: Mucormycosis". Retrieved May 19, 2008.
- ↑ ೫.೦ ೫.೧ ೫.೨ "Novel perspectives on mucormycosis: pathophysiology, presentation, and management". Clin. Microbiol. Rev. 18 (3): 556–69. 2005. doi:10.1128/CMR.18.3.556-569.2005. PMC 1195964. PMID 16020690.
- ↑ Petrikkos, George; Skiada, Anna; Lortholary, Olivier; Roilides, Emmanuel; Walsh, Thomas J.; Kontoyiannis, Dimitrios P. (2012-02-01). "Epidemiology and Clinical Manifestations of Mucormycosis". Clinical Infectious Diseases. 54 (suppl_1): S23–S34. doi:10.1093/cid/cir866. ISSN 1537-6591.
- ↑ Lewis, Russell E; Kontoyiannis, Dimitrios P (September 2013). "Epidemiology and treatment of mucormycosis". Future Microbiology. 8 (9): 1163–1175. doi:10.2217/fmb.13.78. ISSN 1746-0913.
- ↑ Spellberg, Brad; Edwards, John; Ibrahim, Ashraf (2005). "Novel Perspectives on Mucormycosis: Pathophysiology, Presentation, and Management". Clinical Microbiology Reviews. 18 (3): 556–569. doi:10.1128/cmr.18.3.556-569.2005. ISSN 0893-8512.
- ↑ Ribes, Julie A.; Vanover-Sams, Carolyn L.; Baker, Doris J. (2000-04-01). "Zygomycetes in Human Disease". Clinical Microbiology Reviews. 13 (2): 236–301. doi:10.1128/cmr.13.2.236. ISSN 1098-6618.
- ↑ Ran Yuping (2016). "Observation of Fungi, Bacteria, and Parasites in Clinical Skin Samples Using Scanning Electron Microscopy". In Janecek, Milos; Kral, Robert (eds.). Modern Electron Microscopy in Physical and Life Sciences. InTech. doi:10.5772/61850. ISBN 978-953-51-2252-4.
- ↑ ೧೧.೦ ೧೧.೧ "Epidemiology and outcome of Mucormycosis: a review of 929 reported cases". Clin. Infect. Dis. 41 (5): 634–53. September 2005. doi:10.1086/432579. PMID 16080086.
- ↑ Biswas, Soutik (9 May 2021). "Mucormycosis: The 'black fungus' maiming Covid patients in India". BBC News. British Broadcasting Corporation. Retrieved 11 May 2021.
- ↑ Koehler, Philipp; Bassetti, Matteo; Chakrabarti, Arunaloke; Chen, Sharon C A; Colombo, Arnaldo Lopes; Hoenigl, Martin; Klimko, Nikolay; Lass-Flörl, Cornelia; Oladele, Rita O (December 2020). "Defining and managing COVID-19-associated pulmonary aspergillosis: the 2020 ECMM/ISHAM consensus criteria for research and clinical guidance". The Lancet Infectious Diseases. doi:10.1016/s1473-3099(20)30847-1. ISSN 1473-3099.
- ↑ Garg, Deepak; Muthu, Valliappan; Sehgal, Inderpaul Singh; Ramachandran, Raja; Kaur, Harsimran; Bhalla, Ashish; Puri, Goverdhan D.; Chakrabarti, Arunaloke; Agarwal, Ritesh (2021-05-01). "Coronavirus Disease (Covid-19) Associated Mucormycosis (CAM): Case Report and Systematic Review of Literature". Mycopathologia (in ಇಂಗ್ಲಿಷ್). 186 (2): 289–298. doi:10.1007/s11046-021-00528-2. ISSN 1573-0832. PMC 7862973. PMID 33544266.
- ↑ Lyndsay Mayer. "Mucormycosis". Food and Drug Administration. Archived from the original on ಜನವರಿ 26, 2018. Retrieved April 5, 2017.
- ↑ ೧೬.೦ ೧೬.೧ ೧೬.೨ Rebecca J. Frey. "Mucormycosis". Health A to Z. Archived from the original on May 18, 2008. Retrieved May 19, 2008.
- ↑ "'Black' Fungal Disease that Causes Blindness, Death Strikes Guj after Covid-19; Kills 9 in Ahmedabad". News18 (in ಇಂಗ್ಲಿಷ್). 2020-12-18. Retrieved 2020-12-18.
- ↑ "Mucormycosis: The 'black fungus' maiming Covid patients in India". May 9, 2021.
| Classification | |
|---|---|
| External resources |
