ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ 2ನೇ ವಿಧ
| ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ 2ನೇ ವಿಧ | |
|---|---|
| Classification and external resources | |
 Universal blue circle symbol for diabetes.[೧] | |
| ICD-10 | E11 |
| ICD-9 | 250.00, 250.02 |
| DiseasesDB | 3661 |
| MedlinePlus | 000313 |
| eMedicine | article/117853 |
| MeSH | D003924 |
ಮಧುಮೇಹ ರೋಗ 2 (ಇದನ್ನು ಮೊದಲು ನಾನ್-ಇನ್ಸುಲಿನ್ ಅವಲಂಬಿತ ಮಧುಮೇಹ (ಎನ್ಐಡಿಡಿಎಮ್) ಅಥವಾ ವಯಸ್ಕ ಸ್ಥಿತಿ ಮಧುಮೇಹ ರೋಗವೆನ್ನಲಾಗಿತ್ತು ) ಕ್ರಮಬದ್ಧವಲ್ಲದ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯಿಂದ ಉಂಟಾಗುವಂತಹದಾಗಿದ್ದು, ರಕ್ತದಲ್ಲಿ ಹೆಚ್ಚಿನ ಗ್ಲುಕೋಸ್ ಅಂಶ ಇನ್ಸುಲಿನ್ನ ನಿರೋಧಕತೆ ಮತ್ತು ಇನ್ಸುಲಿನ್ನ ಕೊರತೆಗಳು ಇದರ ಪ್ರಮುಖ ಲಕ್ಷಣಗಳು.[೨] ಮಧುಮೇಹ ರೋಗವನ್ನು ಹೆಚ್ಚಾದ ವ್ಯಾಯಾಮ ಮತ್ತು ಆಹಾರ ಪದ್ಧತಿಯ ಬದಲಾವಣೆಗಳಿಂದ ಹತೋಟಿಗೆ ತರಬಹುದು. ಈ ಪರಿಸ್ಥಿತಿ ಮುಂದುವರೆದಲ್ಲಿ, ಔಷಧೋಪಚಾರ ಅಗತ್ಯವಾಗುತ್ತದೆ.
ಇದು ಮಧುಮೇಹ 1 ರಂತೆ ಅಲ್ಲ, ಕೀಟೊಅಸಿಡೋಸಿಸ್ ಕಡೆಗೆ ಅಲ್ಪ ಪ್ರಮಾಣದ ಒಲವು ತೋರಿಸುತ್ತದೆ.[೩] ಇಲ್ಲಿ ಉಂಟಾಗಬಹುದಾದ ಒಂದು ಪರಿಣಾಮವೆಂದರೆ ನಾನ್ ಕೀಟೊನಿಕ್ ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಯಾ ಇದರಿಂದಾಗಿ ರಕ್ತದಲ್ಲಿ ಗ್ಲುಕೋಸ್ನ ಪ್ರಮಾಣ ಧೀರ್ಘಕಾಲ ಇರುವುದರಿಂದ ಹೃದಯ ಘಾತದ ತೊಂದರೆ, ಪಾರ್ಶ್ವವಾಯು, ಮತ್ತು ಮೂತ್ರ ಪಿಂಡದ ವಿಫಲತೆ ಉಂಟಾಗುತ್ತದೆ.
ರೋಗದ ಚಿಹ್ನೆಗಳು ಮತ್ತು ಲಕ್ಷಣಗಳು[ಬದಲಾಯಿಸಿ]
ಈ ರೋಗದ ಚಿಹ್ನೆಗಳೆಂದರೆ ಪಾಲಿಯೂರಿಯಾ (ಪದೇಪದೇ ಆಗುವ ಮೂತ್ರವಿಸರ್ಜನೆ), ಪಾಲಿಡಿಪ್ಸಿಯಾ (ಬಾಯಾರಿಕೆ ಹೆಚ್ಚಾಗುವಿಕೆ) ಮತ್ತು ಪಾಲಿಫೇಜಿಯಾ (ಹಸಿವೆ ಹೆಚ್ಚಾಗುವಿಕೆ).[೪]
ಕಾರಣ[ಬದಲಾಯಿಸಿ]
ಮಧುಮೇಹ 2ನೆಯ ವಿಧದ ರೋಗಕ್ಕೆ ಮೂಲತಃ ನಮ್ಮ ಜೀವನ ಶೈಲಿ ಮತ್ತು ಅನುವಂಶೀಯ ಅಂಶಗಳು ಕಾರಣವಾಗಿವೆ.[೫]
ಜೀವನಶೈಲಿ[ಬದಲಾಯಿಸಿ]
ಜೀವನ ಶೈಲಿಯ ಅನೇಕ ಅಂಶಗಳು ಮಧುಮೇಹ 2ರ ಹೆಚ್ಚಳಕ್ಕೆ ಮುಖ್ಯ ಕಾರಣವಾಗಿವೆ. ಒಂದು ಅಧ್ಯಯನದ ಪ್ರಕಾರ ದೈಹಿಕವಾಗಿ ಹೆಚ್ಚು ಕ್ರಿಯಾಶೀಲರಾಗಿರುವ, ಆರೋಗ್ಯಕರ ಆಹಾರ ಪದ್ದತಿ ಹೊಂದಿರುವ, ಧೂಮಪಾನ ಮಾಡದೇ ಇರುವ ಮತ್ತು ಮಿತವಾಗಿ ಮಧ್ಯಪಾನ ಮಾಡುವ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ 82% ಕಡಿಮೆ ಮಧುಮೇಹ ಇರುತ್ತದೆ ಸಾಧಾರಣ ತೂಕ ಇರುವ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ 89% ಕಡಿಮೆ ಇರುತ್ತದೆ. ಈ ಅಧ್ಯಯನದಲ್ಲಿ ಆರೋಗ್ಯಕರ ಆಹಾರ ಪದ್ದತಿ ಎಂದರೆ ಒಂದು ಅಧಿಕ ನಾರಿನಾಂಶವಿರುವ ಹಾಗೂ ಹೆಚ್ಚಿನ ಅಪರ್ಯಾಪ್ತ ಅನುಪಾತದಿಂದ ಪಾಲಿ ಅಪರ್ಯಾಪ್ತ ಕೊಬ್ಬಿನ ಪ್ರಮಾಣ ಮತ್ತು ಅಲ್ಪ ಪ್ರಮಾಣದ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕವಿರುವ ಆಹಾರವೆಂದು ಅರ್ಥೈಸಲಾಗಿತ್ತು.[೬] ಮಧುಮೇಹ 2 [೭] 55% ರಷ್ಟು ಪ್ರಮಾಣದಲ್ಲಿ ಸ್ಥೂಲಕಾಯವಿರುವ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ ಮತ್ತು ಪರ್ಯಾಪ್ತ ಕೊಬ್ಬಿನ ಆಮ್ಲಗಳ ಬಳಕೆ ಕಡಿಮೆ ಮಾಡುವುದರಿಂದ ಮತ್ತು ಟ್ರಾನ್ಸ್ ಕೊಬ್ಬಿನ ಆಮ್ಲಗಳನ್ನು ಅಪರ್ಯಾಪ್ತ ಕೊಬ್ಬಿನ ಆಮ್ಲಗಳಿಗೆ ಬದಲಾಗಿ ಬಳಸುವುದರಿಂದ ತೊಂದರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು.[೫] 1960 ಹಾಗೂ 2000 ರಲ್ಲಿ ಶಿಶುಗಳಲ್ಲಿ ಸ್ಥೂಲತೆಯದರ ಹೆಚ್ಚಾಗಿದ್ದರಿಂದ ಮಧುಮೇಹ 2 ಮಕ್ಕಳಲ್ಲಿ ಮತ್ತು ಹದಿಹರೆಯದವರಲ್ಲಿ ಹೆಚ್ಚಾಗಿದೆ ಎಂದು ಊಹಿಸಲಾಗಿದೆ.[೮]
ಮಧುಮೇಹರೋಗ 2ರ ಹೆಚ್ಚಳಕ್ಕೆ ಪರಿಸರದ ವಿಷಪೂರಿತ ವಸ್ತುಗಳೂ ಕಾರಣವಾಗಿವೆ. ಮೂತ್ರದಲ್ಲಿ ಕಂಡು ಬರುವ ಕೆಲವು ಪ್ಲಾಸ್ಟಿಕ್ನ ಅಂಶವಾದ ಬೈಸ್ ಫಿನಾಲ್ ಮತ್ತು ಮಧುಮೇಹ 2ನೆಯ ವಿಧಕ್ಕೂ ಸಂಬಂಧವಿದೆ.[೯]
ವೈದ್ಯಕೀಯ ಪರಿಸ್ಥಿತಿಗಳು[ಬದಲಾಯಿಸಿ]
ಮಧುಮೇಹ 2 ರ ಉಲ್ಬಣಕ್ಕೆ ಕಾರಣವಾದ ಅಂಶಗಳು ಸಾಕಷ್ಟು ಇವೆ. ಅವು ಯಾವುವೆಂದರೆ, ಸ್ಥೂಲತೆ, ಹೆಚ್ಚಾದ ರಕ್ತದ ಒತ್ತಡ, ಅತೀಯಾದ ಮೇದಸ್ಸು ( ಸಂಯುಕ್ತ ಹೈಪರ್ಲಿಪಿಡೆಮಿಯಾ), ಮತ್ತು ಕೆಲವು ಸಮಯಗಳಲ್ಲಿ ಕರೆಯಲ್ಪಡುವ ಮೆಟಬಾಲಿಕ್ ಸಿಂಡ್ರೋಮ್ (ಇದನ್ನು ಸಿಂಡ್ರೋಮ್ X, ರೀವನ್ಸ್ ಸಿಂಡ್ರೋಮ್, ಅಥವಾ CHAOS ಎಂದೂ ಕರೆಯುವರು) ಇತರ ಕಾರಣಗಳೆಂದರೆ, ಆಕ್ರೊಮೆಗಾಲಿ, ಕಶಿಂಗ್ ಸಿಂಡ್ರೋಮ್, ತೈರೋಟಾಕ್ಸಿಕೊಸಿಸ್, ಫಿಯೊಕ್ರೊಮೊಸೈಟೊಮ, ಧೀರ್ಘಕಾಲಿಕ ಪ್ಯಾನ್ ಕ್ರಿಯಾಟಿಟಿಸ್, ಕ್ಯಾನ್ಸರ್ ಮತ್ತು ಮಾದಕ ವಸ್ತುಗಳು. ಮಧುಮೇಹ 2 ಕ್ಕೆ ಕಾರಣವಾದ ಹೆಚ್ಚಿನ ಅಂಶಗಳೆಂದರೆ ವಯಸ್ಸು, [೧೦] ಕೊಬ್ಬಿನ ಆಹಾರ ಪದಾರ್ಥಗಳ ಸೇವನೆ[೧೧] ಮತ್ತು ಕ್ರಿಯಾಶೀಲರಹಿತ ಜೀವನ ಶೈಲಿ.[೧೨]
ಸಬ್ ಕ್ಲಿನಿಕಲ್ ಕಶಿಂಗ್ನ ಸಿಂಡ್ರೋಮ್ ಮಧುಮೇಹ 2ನೆ ಕೂಡಿಕೊಂಡಿರಬಹುದು.[೧೩] ಮಧುಮೇಹ ಜನರಲ್ಲಿ ಸುಮಾರು 9%.ರಷ್ಟು ಜನರಿಗೆ ಸಬ್ ಕ್ಲಿನಿಕಲ್ ಕಶಿಂಗ್ ಸಿಂಡ್ರೋಮ್ ಇರುವ ಸಾಧ್ಯತೆ ಇದೆ. [೧೪] ಪಿಟ್ಯುಟರಿ ಮೈಕ್ರೋಅಡೆನೊಮ ಇರುವ ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ ಮೈಕ್ರೋಅಡೆನೊಮಗಳನ್ನು ತೆಗೆದು ಹಾಕುವುದರಿಂದ ಇನ್ಸುಲಿನ್ ನ ಕ್ರಿಯಾಶೀಲತೆಯನ್ನು ಹೆಚ್ಚಿಸಬಹುದು.[೧೫]
ಕೆಲವು ಸಮಯಗಳಲ್ಲಿ ಹೈಪೊಗೊನೊಡಿಸಮ್ ಕಾರ್ಟಿಸೊಲ್ ನ ಹೆಚ್ಚಳ ಮತ್ತು ಟೆಸ್ಟೋಸ್ಟಿರೊನ್ನ ಕೊರತೆಗೆ ಸಂಬಂಧಿಸಿದ್ದು ಮಧುಮೇಹ 2, [೧೬] [೧೭] ಖಚಿತವಾಗಿ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ವೃದ್ಧಿಸುತ್ತದೆ ಎಂದು ತಿಳಿದು ಬಂದಿಲ್ಲ.
ತಳಿಶಾಸ್ತ್ರ[ಬದಲಾಯಿಸಿ]
ಇದರೊಂದಿಗೆ ಪ್ರಬಲವಾದ ಅನುವಂಶೀಯ ಲಕ್ಷಣಗಳು ಮಧುಮೇಹ 2 ಕ್ಕೆ ಕಾರಣವೆನ್ನಲಾಗಿದೆ. ಹತ್ತಿರದ ಸಂಬಂಧಿಗಳಲ್ಲಿ ಈ ತೊಂದರೆ ಹೆಚ್ಚಾಗುವ ಸಾಧ್ಯತೆ ಇದೆ. ಇದರ ಜೊತೆಗೆ, ಐಲೆಟ್ ಅಮೈಲೋಯಿಡ್ ಪಾಲಿಪೆಪ್ಟೈಡ್ನ ಮುಟೇಶನ್ ಜೀನ್ ಕೂಡ ತೀವ್ರ ಮಧುಮೇಹ ಸ್ವರೂಪಕ್ಕೆ ಕಾರಣವಾಗಿದೆ.[೧೮][೧೯]
ರೋಗ ನಿರ್ಣಯ ಮಾಡುವಲ್ಲಿ ಸುಮಾರು 55% ರಷ್ಟು ೨ನೇ ವಿಧದ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳು ಸ್ಥೂಲಕಾಯರಾಗಿರುತ್ತಾರೆ ಧೀರ್ಘಕಾಲದ ಸ್ಥೂಲತೆ ಇನ್ಸುಲಿನ್ ನಿರೋಧತೆಯನ್ನು ಹೆಚ್ಚಿಸಿ ಮಧುಮೇಹ 2ನೆಯ ವಿಧಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.ಏಕೆಂದರೆ ಅಡಿಪೋಸ್ ಅಂಗಾಂಶ (ವಿಶೇಷವಾಗಿ ಹೊಟ್ಟೆಯಲ್ಲಿರುವ ಒಳ ಅಂಗಗಳ ಸುತ್ತ ಇರುವ ಅಂಗಾಂಶ)ವನ್ನು ಇತ್ತೀಚೆಗೆ ಪತ್ತೆ ಹಚ್ಚಿದ್ದು ಅನೇಕ ಅಂಗಾಂಶಗಳಿಗೆ (ಹಾರ್ಮೋನ್ಗಳು ಮತ್ತು ಸೈಟೋಕಿನ್ಗಳು) ರಾಸಾಯನಿಕ ಸಂಕೇತಗಳ ಮೂಲವಾಗಿದೆ.
ಬೇರೆ ಕೆಲವು ಸಂಶೋಧನೆಗಳ ಪ್ರಕಾರ ಮಧುಮೇಹ 2 , ಚಯಾಪಚಯ ಕ್ರಿಯೆಗಳಲ್ಲಿ ಉಂಟಾಗುವ ಬದಲಾವಣೆಯಿಂದ ಬರುವ ಸ್ಥೂಲತೆ ಹಾಗೂ ಬೇರೆ ಕೆಲವು ಜೀವಕೋಶಗಳು ಅಸ್ತವ್ಯಸ್ತವಾಗಿ ಇನ್ಸುಲಿನ್ ನಿರೋಧತೆಯ ಮೇಲೆ ವರ್ತಿಸುವುದು ಒಂದು ಕಾರಣವಾಗಿದೆ.[೨೦]
ಅನುವಂಶೀಯತೆಯೊಂದಿಗೆ ಅನೇಕ ಪರಿಸರದ ಅಂಶಗಳು ಮಧುಮೇಹ 2 ರ ಹೆಚ್ಚಳದಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸುತ್ತವೆ. ಇದನ್ನು ಒಂದೇ ಅನುವಂಶೀಯ ಗುಣಗಳ ಹೊರತಾಗಿ ಬೇರೆ ಬೇರೆ ಪರಿಸರಗಳಿಗೆ ವಲಸೆ ಹೋದಂತಹ ಜನರಲ್ಲಿ ಕಾಣಬಹುದು. ಉದಾಹರಣೆಗೆ, ಪಾಶ್ಚಿಮಾತ್ಯ ದೇಶಗಳಿಗೆ ವಲಸೆ ಬಂದಂತಹ ಜನರಲ್ಲಿ, ಅದೇ ದೇಶದಲ್ಲಿರುವ ಜನರಿಗಿಂತ ಹೆಚ್ಚಾಗಿ ಕಾಣಬಹುದು.[೨೧]
ಮಧುಮೇಹ 2 ಪ್ರಬಲವಾದ ಅರ್ಜಿತ ಮಾದರಿಯನ್ನು ಹೊಂದಿದೆ. ಅಂತಹ ಸಾಪೇಕ್ಷಗಳ ಸಂಖ್ಯೆಯೊಂದಿಗೆ ಏರಿಕೆಯಾಗುತ್ತಾ, ಅವು ಪ್ರಥಮ ದರ್ಜೆ ಸಾಪೇಕ್ಷಗಳ ಮಧುಮೇಹ 2 ರೊಂದಿಗೆ ಇರುವುದರಿಂದ ಮಧುಮೇಹ 2 ರ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಒಂದು ಬಗೆಯ ಅಧಿಕ ಅಪಾಯವಿದೆ. ಮೊನೋಜೈಗೋಟಿಕ್ ಅವಳಿಗಳಲ್ಲಿಯೇ 100% ನ ಹತ್ತಿರದ ವರೆಗೂ ಸಾಮರಸ್ಯವಿದೆ ಹಾಗೂ ಈ ರೋಗವಿರುವವರಲ್ಲಿ ಸುಮಾರು 25% ನಷ್ಟು ಜನರಿಗೆ ಮಧುಮೇಹ ದ ಒಂದು ಪಾರಂಪರಿಕ ಹಿನ್ನೆಲೆ ಇದೆ. ಟೈಪ್ 2 ಮಧುಮೇಹವು ಹೆಚ್ಚಾಗಲು ಜೀನ್ಸ್ ಸಂಬಂಧಿಸಿರುತ್ತವೆ ಅವೆಂದರೆ TCF7L2 , PPARG , FTO , KCNJ11 , NOTCH2 , WFS1 , CDKAL1 , IGF2BP2 , SLC30A8 , JAZF1 , ಮತ್ತು HHEX .[೨೨] (ಪೊಟ್ಯಾಷಿಯಂ ಆಂತರಿಕವಾಗಿ ನಿವಾರಿಸುವ ಚಾನೆಲ್, ಉಪಕುಟುಂಬ J, ಸದಸ್ಯ 11) ಎಂಬ ರೀತಿಯಲ್ಲಿ KCNJ11 , ಈ ATP-ಸೂಕ್ಷ್ಮ ಪೊಟ್ಯಾಷಿಯಂ ಚಾನೆಲ್ Kir6.2 ಎಂಬ ಪ್ರತ್ಯೇಕ ಊತಕ ಪ್ರದೇಶಗಳನ್ನು ಸಂಕೇತಿಸುತ್ತದೆ. ಮತ್ತು TCF7L2 (2 ರಂತೆಯೇ - ಟ್ರಾನ್ಸ್ಕ್ರಿಪ್ಷನ್ ಅಂಶ 7) ಎಂಬುದು ಪ್ರೋಗ್ಲ್ಯೂಕಗೋನ್ ಜೀನ್ ಹಾವಭಾವವನ್ನು ನಿಯಂತ್ರಿಸುತ್ತದೆ ಹಾಗೂ ಈ ಕಾರಣಕ್ಕಾಗಿ ಗ್ಲ್ಯೂಕಗಾನ್ - ಪೆಪ್ಟೈಡ್ - 1 ರಂತೆಯೇ ಇದರ ಉತ್ಪಾದನೆಯಿದೆ.[೨೩] ಅಷ್ಟೇ ಅಲ್ಲದೆ , ಸ್ಥೂಲತೆ(ಮಧುಮೇಹ 2ರ ಪ್ರತ್ಯೇಕ ಅಂಶ) ಪ್ರಭಲವಾಗಿ ಅರ್ಜಿತವಾಗುತ್ತದೆ.[೨೪]
ಮೊನೋಜೆನಿಕ್ (ಏಕಕೋಶೋದ್ವವಿ) ರಚನೆಗಳು ಉದಾ: MODY, ಯು ಎಲ್ಲಾ ಸಂದರ್ಭಗಳ 1-5% ನಷ್ಟ ಸಂಯೋಗಗೊಂಡಿದೆ.[೨೫]
ವಿವಿಧ ಅನುವಂಶೀಯ ಗುಣಗಳು ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳನ್ನು ತಿಳಿಸುತ್ತವೆ. ಉದಾಹರಣೆಗೆ, ಮಯೋಟೊನಿಕ್ ಡಿಸ್ಟೋಫಿ ಮತ್ತು ಫ್ರೆಡ್ರಿಕ್ನ ಅಟಾಕ್ಸಿಯಾ ವೋಲ್ಫ್ರಾಮ್ನ ಸಿಂಡ್ರೋಮ್ ಒಂದು ಆಟೋಸೊಮಲ್ ರೆಸಿಸಿವ್ ನ್ಯೂರೋಜೆನರೇಟಿವ್ ವ್ಯಾಧಿ ಯಾಗಿದ್ದು ಚಿಕ್ಕ ಮಕ್ಕಳಲ್ಲಿ ಮೊದಲು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಇದು ಅತಿಮೂತ್ರರೋಗ, ಸಕ್ಕರೆ ರೋಗ, ಆಪ್ಟಿಕ್ ಅಟ್ರೋಫಿ ಮತ್ತು ಕಿವುಡುತನಗಳನ್ನು ಒಳಗೊಂಡಿದೆ. ಇದರಿಂದ ಇದು ಆಕ್ರೊನಿಮ್ DIDMOAD ನ್ನು ಒಳಗೊಂಡಿದೆ.[೨೬]
ಕೊಬ್ಬಿನ ಆಹಾರದಿಂದ ಮತ್ತು ಗ್ಲ್ಯೂಕೋಸ್ನಿಂದ ಜೀನ್ ಹಾವಭಾವವು ಉತ್ತೇಜಿಸಲ್ಪಡುತ್ತದೆ. ಹಾಗೆಯೇ, ಸ್ಥೂಲತೆಯಲ್ಲಿ ಅಧಿಕ ಪ್ರಮಾಣದ ಉರಿಯೂತವು ಸೈಟೋಕಿನ್ಸ್ಗೆ ಸಂಬಂಧಿಸಿದಂತೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಇದರ ಪರಿಣಾಮವಾಗಿ "ಸಹಜತೆಗಿಂತ ಅಲ್ಪ ಪ್ರಮಾಣದಲ್ಲಿ ಮತ್ತು ಕಡಿಮೆ ಗಾತ್ರದ ಮೈಟೋಕಾಂಡ್ರಿಯಾವನ್ನು ಜೀವಕೋಶಗಳಲ್ಲಿ ಉತ್ಪತ್ತಿಮಾಡುವವು" ಮತ್ತು ಇವು ಇನ್ಸುಲಿನ್ ನಿರೋಧಕತೆಯುಳ್ಳವೆಂದು ಸಾಬೀತಾಗಿದೆ.[೨೭]
ಔಷಧ[ಬದಲಾಯಿಸಿ]
ಅನೇಕ ಸಂದರ್ಭಗಳಲ್ಲಿ ಬಳಸುವ ಕೆಲವು ಮಾದಕ ವಸ್ತುಗಳು, ಇನ್ಸುಲಿನ್ ನಿರೋಧ ವ್ಯವಸ್ಥೆಯನ್ನು ಪ್ರವೇಶಿಸುವುದಲ್ಲದೆ ಹೈಪರ್ ಗ್ಲೈಸಿಮಿಯಾ ಉತ್ಪಾದನೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತವೆ. ಈ ಕೆಳಕಂಡ ಕೆಲವು ಉದಾಹರಣೆಗಳು ಜೈವಿಕ ರಾಸಾಯನಿಕ ಕ್ರಿಯೆಯ ವ್ಯವಸ್ಥೆಯನ್ನು ತಿಳಿಸುತ್ತವೆ.
- ಎ ಟಿಪಿಕಲ್ ಆಯ್೦ಟಿಸೈಕೋಟಿಕ್ಸ್ - ಬದಲೀ ಅಣುವಿಗೆ ಪ್ರತಿವರ್ತಿಸುವ ಊತಕದಭಾಗವನ್ನು ಜೋಡಿಸಿ ಬಂಧಿಸುವ ಗುಣಲಕ್ಷಣಗಳು, ಅತೀ ಹೆಚ್ಚಿನ ಇನ್ಸುಲಿನ್ ನಿರೋಧಕತೆಗೆ ಈಡುಮಾಡುತ್ತವೆ.
- ಬೀಟಾ-ಬ್ಲಾಕರ್ಗಳು- ಇನ್ಸುಲಿನ್ನ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ತಡೆಯುತ್ತವೆ.
- ಕ್ಯಾಲ್ಸಿಯಂ ಚಾನೆಲ್ ಬ್ಲಾಕರ್ ಗಳು-ಸೈಟೊಸಿಸ್ಟೋಲಿಕ್ ಕ್ಯಾಲ್ಸಿಯಂನ ಬಿಡುಗಡೆಯಿಂದ ಇನ್ಸುಲಿನ್ನ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ತಡೆಯುತ್ತದೆ.
- ಕಾರ್ಟಿಕೊ ಸ್ಟಿರಾಯಿಡ್ಗಳು-ಇದು ಪೆರಿಫೆರಲ್ ಇನ್ಸುಲಿನ್ ನಿರೋಧತೆ ಮತ್ತು ಗ್ಲುಕೋನಿಯೋಜೆನೆಸಿಸ್ಗೆ ಕಾರಣವಾಗಿವೆ.
- ಫ್ಲುರೋಕ್ವಿನೊಲೋನ್ಸ್-ಇದು ಎಟಿಪಿ ಸೂಕ್ಷಗ್ರಾಹಿಯಾದ ಪೊಟಾಶಿಯಂ ಮಾರ್ಗಗಳನ್ನು ಮುಚ್ಚುವುದರ ಮೂಲಕ ಇನ್ಸುಲಿನ್ನ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ತಡೆಯುತ್ತದೆ.
- ನಿಯಾಸಿನ್-ಕೊಬ್ಬಿನ ಆಮ್ಲಗಳ ಸರಾಗ ಚಲನೆ ಏರಿಕೆಯಿಂದ ಇನ್ಸುಲಿನ್ ನ ನಿರೋಧತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
- ಫಿನೋತಿಯಾಝೈನ್ಸ್-ಇನ್ಸುಲಿನ್ನ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ತಡೆಯುತ್ತದೆ.
- ಪ್ರೋಟಿಯೇಜ್ ಇನ್ ಹಿಬಿಟರ್ಗಳು- ಪ್ರೋಇನ್ಸುಲಿನ್ನಿಂದ, ಇನ್ಸುಲಿನ್ಗೆ ಆಗಿ ಪರಿವರ್ತನೆ ಹೊಂದುವುದನ್ನು ತಡೆಯುತ್ತದೆ.
- ಸೊಮಾಟ್ರೋಪಿನ್- ಅತಿ ಸೂಕ್ಷ್ಮ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ,ಇನ್ಸುಲಿನ್ನ ತೀವ್ರತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
- ತಿಯಾಝೈಡ್ ಡೈಯುರೆಟಿಕ್ಸ್-ಹೈಪೋಕಲೆಮಿಯಾದಿಂದ ಆಗುವ ಇನ್ಸುಲಿನ್ನ ಸ್ರಾವವನ್ನು ತಡೆಯುತ್ತದೆ. ಅಷ್ಟೇ ಅಲ್ಲದೆ ಇವು ಕೊಬ್ಬಿನ ಆಮ್ಲದ ಚಲನೆಯಿಂದ ಉಂಟಾಗುವ ಇನ್ಸುಲಿನ್ ನಿರೋಧತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ.
ರೋಗ-ಜೀವಶಾಸ್ತ್ರ[ಬದಲಾಯಿಸಿ]
ಇನ್ಸುಲಿನ್ ನಿರೋಧತೆ ಎಂದರೆ ದೇಹದ ಜೀವಕೋಶಗಳು ಇನ್ಸುಲಿನ್ ಇರುವಾಗ ಸರಿಯಾದ ರೀತಿಯಲ್ಲಿ ಪ್ರತಿಕ್ರಿಯಿಸದೇ ಇರುವುದು. ಮಧುಮೇಹ 1 ಕ್ಕಿಂತ ಭಿನ್ನವಾಗಿ, ಇನ್ಸುಲಿನ್ ನಿರೋಧತೆ ಸಾಮಾನ್ಯವಾಗಿ "ಪೋಸ್ಟ್-ರೆಸೆಪ್ಟರ್",ಎಂದರೆ ಇನ್ಸಿಲಿನ್ನ ಉತ್ಪತ್ತಿಯ ಸಮಸ್ಯೆಗಿಂತ ಜೀವಕೋಶಗಳು ಇನ್ಸುಲಿನ್ಗೆ ಪ್ರತಿಕ್ರಿಯಿಸುವ ಸಮಸ್ಯೆ ಹೆಚ್ಚು.
ಇದು ಮೊದಲನೇ ವಿಧಕ್ಕಿಂತ ಹೆಚ್ಚು ಸಂಕೀರ್ಣವಾಗಿದ್ಧು, ಆರಂಭಿಕ ಹಂತದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಕೊಡುವುದರ ಮೂಲಕ ಆಗಾಗ್ಗೆ ಆಂತರಿಕವಾಗಿ ಚಿಕಿತ್ಸೆ ಕೊಡಬಹುದು.. ಮಧುಮೇಹದ 2 ರ ಅಸಮರ್ಪಕ ನಿರ್ವಹಣೆ ತೀವ್ರ ಸಮಸ್ಯೆಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ,ಇದು, ಮೂತ್ರ ಪಿಂಡಗಳ ವೈಫಲ್ಯತೆ, ಎರೆಕ್ಟೈಲ್ ಡಿಸ್ ಪಂಕ್ಷನ್, ಕುರುಡುತನ, ಗಾಯಗಳು ನಿಧಾನವಾಗಿ ವಾಸಿಯಾಗುವುದು ಮತ್ತು ಹೃದ್ರೋಗ, ಕರೊನರಿ ಅಪಧಮನಿ ರೋಗವನ್ನು ಒಳಗೊಂಡಿದೆ. ಮಧುಮೇಹ 2 ರ ಪ್ರಾರಂಭವು ಸಾಮಾನ್ಯವಾಗಿ ಸ್ಥೂಲ ಮತ್ತು ಕ್ರಿಯಾಶೀಲವಲ್ಲದ ಮಕ್ಕಳಲ್ಲಿ ಕಂಡು ಬಂದರೂ ಹೆಚ್ಚಾಗಿ ಮಧ್ಯ ವಯಸ್ಕರಲ್ಲಿ ಮತ್ತುವೃದ್ದರಲ್ಲಿ, ಕಂಡು ಬರುತ್ತದೆ. MODY ಎನ್ನುವ ಒಂದು ವಿಧದ ಮಧುಮೇಹವು ಹದಿಹರೆಯದವರಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬಂದಿದ್ದು, ಕೆಲವು ನಿರ್ದಿಷ್ಟ ಕಾರಣಗಳಿಗೆ ಇದನ್ನು ಮಧುಮೇಹ ಎಂದು ಪರಿಗಣಿಸಲಾಗಿದೆ.
ರೋಗಶಾಸ್ತ್ರದ ಪ್ರಕಾರ ಮಧುಮೇಹವು, ಜೀನ್ ಲೋಪಗಳು, ಗಾಯ ಅಥವಾ ಶಸ್ತ್ರ ಚಿಕಿತ್ಸೆ, ಅಥವಾ ಔಷಧಿಯ ಪರಿಣಾಮಗಳು, ಮೊದಲಾದವುಗಳು ಎರಡನೇ ಮಧುಮೇಹಕ್ಕೆ ಕಾರಣಗಳು ಎನ್ನಲಾಗಿದೆ. ಇದಕ್ಕೆ ಉದಾಹರಣೆಗಳೆಂದರೆ, MODY,ಹಿಮೊಕ್ರೊಮಾಟೊಸಿಸ್, ಮೇದೋಜೀರಕದ ತೊಂದರೆಗಳು ಅಥವಾ ಕೆಲವು ಔಷಧೋಪಚಾರಗಳು(ಉದಾ;ಸ್ಟಿರಾಯೀಡ್ಗಳ ಬಹುಕಾಲಿಕ ಬಳಕೆ).
ರೋಗನಿರ್ಣಯ[ಬದಲಾಯಿಸಿ]
| Condition | 2 hour glucose | Fasting glucose | HbA1c |
|---|---|---|---|
| mmol/l(mg/dl) | mmol/l(mg/dl) | % | |
| Normal | <7.8 (<140) | <6.1 (<110) | <6.0 |
| Impaired fasting glycaemia | <7.8 (<140) | ≥ 6.1(≥110) & <7.0(<126) | 6.0–6.4 |
| Impaired glucose tolerance | ≥7.8 (≥140) | <7.0 (<126) | 6.0–6.4 |
| Diabetes mellitus | ≥11.1 (≥200) | ≥7.0 (≥126) | ≥6.5 |
ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆ ಮಧುಮೇಹ ರೋಗಕ್ಕೆ ಈ ವಾಖ್ಯೆ ನೀಡಿದೆ- ಗ್ಲುಕೋಸ್ ನ ಮಟ್ಟ, [೩೦]ಗ್ಲುಕೋಸ್ ಟಾಲರೆನ್ಸ್ ಪರೀಕ್ಷೆ[೩೦], ಇದರ ಎರಡು ಗಂಟೆಯ ನಂತರ ನೀಡುವ ಪ್ಲಾಸ್ಮ ಗ್ಲುಕೋಸ್≥ 11.1 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ (200 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್) ಇದ್ದಾಗ ಹೆಚ್ಚಾಗಿ ಕಂಡು ಬಂದಲ್ಲಿ ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು ಇರುತ್ತವೆ.
- ಫಾಸ್ಟಿಂಗ್ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ ≥ 7.0 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ (126 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್)
- ಅಥವಾ
- ಗ್ಲೂಕೋಸ್ ತಾಳಿಕೆ ಪರೀಕ್ಷೆ, ಎರಡು ಗಂಟೆಗಳ ನಂತರ ಓರಲ್ ಡೋಸ್ ಎ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ ≥ 11.1 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ (200 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್)
ಪ್ರಾರಂಭಿಕ ಸಂಶೋಧನೆಗೆ ನಿರ್ಧಿಷ್ಟ ಪರೀಕ್ಷೆಗಳು.[ಬದಲಾಯಿಸಿ]
(≥ 200 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್) ಅತಿಕಡಿಮೆ ಎಂದರೂ 11.1 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ನಷ್ಟು ಇರುವ 2 ತಾಸಿನ ಒಂದು ನಿರೋಧಕೋತ್ತರ ಗ್ಲ್ಯೂಕೋಸ್ ಮಟ್ಟವು ಒಂದು ಉತ್ತಮ ಉಲ್ಲೇಖಿತ ಫಲಿತಾಂಶ ದರ್ಜೆಯಂತೆ ಉಪಯೋಗಿಸಲ್ಪಡುತ್ತದೆ. ಅಂದರೆ ಈ ಫ್ಹಾಸ್ಟಿಂಗ್ ಪ್ಲಾಸ್ಮಾ ಗ್ಲ್ಯೂಕೋಸ್ > 7.0 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ನಷ್ಟು (126 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್) ಇದು ಪ್ರಚಲಿತ ಮಧುಮೇಹ ದೊಂದಿಗೆ ಪರೀಕ್ಷೆ ನಡೆಸುತ್ತದೆ[೩೧]:
- ಸೆನ್ಸಿಟಿವಿಟಿ ಸುಮಾರು 50%
- ಸ್ಪೆಸಿಫಿಸಿಟಿ 95%ಕ್ಕಿಂತಲೂ ಹೆಚ್ಚು
ಒಂದು ಯಾದೃಚ್ಛಿಕ ಕ್ಯಪಿಲರಿ ಬ್ಲಡ್ ಗ್ಲೂಕೋಸ್ > 6.7 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ (120 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್) ಡಯಾಗ್ನೋಸಿಸ್ ಪ್ರಸ್ತುತ ಡಯಾಬಿಟೀಸ್ ಜೊತೆಗೆ[೩೨]:
- ಸೆನ್ಸಿಟಿವಿಟಿ = 75%
- ಸ್ಪೆಸಿಫಿಸಿಟಿ = 88%
ಗ್ಲೈಕೊಸಿಲೇಟೆಡ್ ಹಿಮೊಗ್ಲೊಬಿನ್ ಬೆಲೆ 5%ಕ್ಕಿಂತ ಹೆಚ್ಚಿದ್ದಲ್ಲಿ ಯು.ಎಸ್.ನ ಮಹಿಳಾ ಆರೋಗ್ಯ ಕಾರ್ಯಕರ್ತೆಯರಲ್ಲಿ ಸಾಕ್ಷಾಧಾರಿತ ತರುವಾಯ ದ ಕ್ಲಿನಿಕಲ್ ಮಧುಮೇಹದ ವ್ಯಾಪ್ತಿ 7%ಕ್ಕಿಂತ ಕಡಿಮೆ ಇಲ್ಲದಿರುವುದು ಕಂಡುಬಂದಿದೆ.[೩೩] ಈ ಅಧ್ಯಯನದಲ್ಲಿ, 1061ರೋಗಿಗಳಲ್ಲಿ 177ರೋಗಿಗಳಿಗೆ ಗ್ಲೈಕೋಸಿಲೇಟಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ನ ಬೆಲೆ 6% ಕ್ಕಿಂತ ಕಡಿಮೆ ಇದ್ದು ಕೇವಲ ಐದು ವರ್ಷಗಳಲ್ಲಿ ಮಧುಮೇಹ ರೋಗಕ್ಕೆ ತುತ್ತಾಗುತ್ತಾರೆ. ಆದರೆ ಇದೇ ಬೆಲೆ 6.0% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಇರುವ 26281 ರ 282 ರೋಗಿಗಳಲ್ಲಿ ಮಧುಮೇಹ ಬರುವ ಸಾಧ್ಯತೆ ಕಡಿಮೆ ಇರುತ್ತದೆ. ಇದು 6.0% ಗ್ಲೈಕೊಸಿಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಬೆಲೆಗೆ ಸಮನಾಗಿರುತ್ತದೆ.
- ಸೆನ್ಸಿಟಿವಿಟಿ = 16.7%
- ಸ್ಪೆಸಿಫಿಸಿಟಿ = 98.9%
ಆರಂಭಿಕ ಶೋಧನೆಯ ಅನುಕೂಲಗಳು.[ಬದಲಾಯಿಸಿ]
USPSTF ನ ವರದಿಯಂತೆ,40 ಮತ್ತು 70 ವಯೋಮಾನದವರಲ್ಲಿ ಅಧಿಕ ಅಪಾಯ ಜನಸಂಖ್ಯೆಯಲ್ಲಿ ದೈಹಿಕ ಸೂಚ್ಯಂಕ (BMI), ಇರುವವರಲ್ಲಿ 25ರಿಂದ40ಮೀ ಎತ್ತರದ ವರ್ಗವನ್ನು ಕಿ.ಗ್ರಾಮ್ ನಿಂದ ಭಾಗಿಸಿದಾಗ ಬರುವ ಲೆಕ್ಕಾಚಾರದಿಂದ ಶರವೇಗದಲ್ಲಿ ತಡೆಯುವ ಪ್ರಯೋಗ ಒಂದರ ವಿವರಣೆಯಂತೆ ಅಕಾರ್ಬೊಸ್ ನಿಯಂತ್ರಣ ಪ್ರಯತ್ನವನ್ನು ರೋಗಿಗಳಲ್ಲಿ ಮಾಡಲಾಗುತ್ತದೆ.
ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆಯ ಪ್ರಕಾರ ಅವರು ಐಜಿಟಿ ಹೊಂದಿದ್ದರೆ ಅಧ್ಯಯನಕ್ಕೆ ಅರ್ಹರಾಗಿದ್ದು ಫಾಸ್ಟಿಂಗ್ ಗ್ಲುಕೋಸ್ ಪರೀಕ್ಷೆ (ಪ್ಲಾಸ್ಮಾ ಪ್ರಮಾಣ100 ನಿಂದ140 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್ ಅಥವಾ 5.5 ಮತ್ತು7.8 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್) ಇರುವವರಲ್ಲಿ ಚಿಕಿತ್ಸೆಗಾಗಿ ಅಗತ್ಯದ ಸಂಖ್ಯೆಯ 44 (3.3 ವರ್ಷಗಳಿಗಿಂತ ಮೇಲ್ಪಟ್ಟ)ವರಲ್ಲಿ ಪ್ರಮುಖ ಹೃದಯದ ಸಮಸ್ಯೆಯನ್ನು ಪತ್ತೆ ಹಚ್ಚಿ ತಡೆಯಲಾಗುತ್ತದೆ.[೩೪]
ಕೆಲವು ಅಧ್ಯಯನಗಳ ಪ್ರಕಾರ ಜೀವನ ಶೈಲಿ ಬದಲಾವಣೆಗಳು, [೩೫]ಒರ್ಲಿಸ್ಟಾಟ್ [೩೬] ಮತ್ತು ಮೆಟ್ ಫಾರ್ಮಿನ್ [೩೭] ಗಳನ್ನು ಬದಲಾವಣೆ ಮಾಡುವುದಲ್ಲದೆ ಮಧುಮೇಹ ಕಾಣಿಸಿಕೊಳ್ಳುವುದನ್ನು ತಡಮಾಡುತ್ತದೆ.
ವೈದ್ಯಕೀಯ ತಪಾಸಣೆ[ಬದಲಾಯಿಸಿ]
ಬಹುತೇಕ ಜನರ ಜೀವನದ ವಿವಿಧ ಹಂತಗಳಲ್ಲಿ ಮಧುಮೇಹಪರೀಕ್ಷೆಯನ್ನು ಮಾಡಿಸಿಕೊಳ್ಳಲು ಸಲಹೆ ನೀಡಲಾಗಿದೆ.ವಿಶೇಷವಾಗಿ ಇದಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಹಲವಾರು ತೊಂದರೆಗಳನ್ನು ಎದುರಿಸುತ್ತಿರುವವರು, ವೈದ್ಯಕೀಯ ತಪಾಸಣೆ ಸಮಯ ಮತ್ತು ಸ್ಥಳೀಯ ನೀತಿಗೆ ತಕ್ಕಂತೆ ಬದಲಾಗುವುದಾಗಿದ್ದು, ರ್ಯಾಂಡಮ್ ರಕ್ತ ಗ್ಲುಕೋಸ್ ಪರೀಕ್ಷೆ, ಉಪವಾಸದ ರಕ್ತ ಗ್ಲುಕೋಸ್ ಪರೀಕ್ಷೆ,75 ಗ್ರಾಂ ಗ್ಲುಕೋಸ್ ತೆಗೆದುಕೊಂಡ ಎರಡು ಅವಧಿಗಳ ನಂತರದ ಪರೀಕ್ಷೆ, ಅಥವಾಔಪಚಾರಿಕ ಗ್ಲುಕೋಸ್ ಪರೀಕ್ಷೆಗಳನ್ನು ಒಳಗೊಂಡಿದೆ. ಬಹು ಮಟ್ಟಿಗೆ ಆರೋಗ್ಯ ರಕ್ಷಣಾ ಕಾರ್ಯಕರ್ತರು ಕ್ರಮಾನುಗತವಾದ ಅವಧಿಯ ಚಿಕಿತ್ಸೆ ನಂತರದಿಂದ 40 ಅಥವಾ 50ರ ವಯಸ್ಸಿನ ಯುವಕರಿಗೆ ಜಾಗತಿಕ ವೈದ್ಯಕೀಯ ತಪಾಸಣೆಯನ್ನು ಶಿಫಾರಸ್ಸು ಮಾಡುವರು. ಆರಂಭಿಕ ವೈದ್ಯಕೀಯ ತಪಾಸಣೆಯನ್ನು ಈ ತೊಂದರೆಗಳನ್ನು ಹೊಂದಿರುವವರಿಗೆ ಮಾಡಲು ಸೂಚಿಸಿದೆ- ಸ್ಥೂಲ ಕಾಯರು, ಮಧುಮೇಹದ ಕೌಟುಂಬಿಕ ಹಿನ್ನಲೆ ಉಳ್ಳವರು, (ಹಿಸ್ಪಾನಿಕ್ ತೊಂದರೆಯಿರುವ ಜನಾಂಗದವರು, ಅಮೇರಿಕಾ ಮೂಲದವರು, ಆಫ್ರೋ-ಕೆರೇಬಿಯನ್ನರು, ಫೆಸಿಪಿಕ್ ದ್ವೀಪದವರು).[೩೮][೩೯]
ಹಲವಾರು ಔಷಧೀಯ ನಿಯಮಗಳು ಮಧುಮೇಹ ಮತ್ತು ಮುಂಜಾಗ್ರತಾ ವೈದ್ಯಕೀಯ ತಪಾಸಣೆಗೆ ಸಂಬಂಧಿಸಿವೆ. ಒಂದು ಭಾಗಶಃ ಪಟ್ಟಿ ಇವುಗಳನ್ನು ಒಳಗೊಂಡಿದೆ,ಸಬ್ ಕ್ಲಿನಿಕಲ್ ಕಶಿಂಗ್ಸ್ನ ಸಿಂಡ್ರೋಮ್[೧೩] ,ಟೆಸ್ಟೋಸ್ಟಿರಾನ್ನ ನೂನ್ಯತೆ,[೧೬] ಅತಿಯಾದ ರಕ್ತದ ಒತ್ತಡ, ಗರ್ಭದಾರಣೆಯ ನಂತರದ ಮದುಮೇಹ,ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್, ಧೀರ್ಘಕಾಲಿಕ ಮೆದೋಜಿರಕ ತೊಂದರೆ, ಕೊಬ್ಬು ಯುಕ್ತ ಯಕೃತ್, ಸಿಸ್ಟಿಕ್ ಫೈಬ್ರೊಸಿಸ್, ಕೆಲವು ಮೈಟೋಕಾಂಡ್ರಿಯಾದ ನ್ಯೂರೊಪತಿ ಮತ್ತು ಮಿಯೋಪತಿಗಳು (MIDD), ಮಯೊಟೊನಿಕ್ ಡಿಸ್ಟ್ರೊಪಿ, ಫ್ರೆಡ್ರಿಕ್ನ ಅಟಾಕ್ಸಿಯಾ, ಕೆಲವು ಹೈಪರ್ ಇನ್ಸುಲಿನ್ ರೂಪಗಳು. ಮಧುಮೇಹದ ತೊಂದರೆ ಧೀರ್ಘಕಾಲ ಔಷಧಿಗಳನ್ನು ಬಳಸುವವರಲ್ಲಿ ಹೆಚ್ಚಾಗಿದ್ದು, ಅವು ಯಾವುವೆಂದರೆ, ಧೀರ್ಘಕಾಲಿಕ ಕಾರ್ಟಿಕೊ ಸ್ಟಿರಾಯಿಡ್ಗಳು, ಕೆಲವು ಕಿಮೊಥೆರಪಿ ಏಜೆಂಟ್ಗಳು (ವಿಶೇಷವಾಗಿ ಲೀಟರ್-ಆಸ್ಪಾರಿಜಿನೇಸ್), ಹಾಗೂ ಕೆಲವು ಆಂಟಿಸೈಕೊಟಿಕ್ಗಳು ಮತ್ತು ಮೂಡ್ ಸ್ಟೆಬಿಲೈಜರ್ಗಳು(ವಿಶೇಷವಾಗಿಫಿನೊಥಯಾಜಿನ್ಗಳು ಮತ್ತು ಕೆಲವು ಅಸಾಧಾರಣ ಆಂಟಿಸೈಕೊಟಿಕ್ಗಳು).
ಮಧುಮೇಹ ಖಚಿತವಾಗಿರುವ ವ್ಯಕ್ತಿಗಳನ್ನು ಕ್ರಮವಾದ ವೈದ್ಯಕೀಯ ತಪಾಸಣೆಗೆ ಒಳಪಡಿಸಲಾಗುತ್ತದೆ. ಇದು ಪ್ರತಿ ವರ್ಷ ಮೂತ್ರವನ್ನು ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನ್ಯುರಿಯಾ ಮತ್ತು ರೆಟೆನಾವನ್ನು ರೆಟಿನೊಪತಿ ಪರೀಕ್ಷೆಗೆ ಒಳಪಡಿಸುವುದನ್ನು ಒಳಗೊಂಡಿದೆ.
ತಡೆಗಟ್ಟುವುದು[ಬದಲಾಯಿಸಿ]
ಸರಿಯಾದ ಪೌಷ್ಟಿಕ ಆಹಾರ ಮತ್ತು ಸತತವಾದ ವ್ಯಾಯಾಮದಿಂದ ಮಧುಮೇಹ ಉಂಟಾಗುವುದನ್ನು ತಡೆಯಬಹುದು.[೪೦]
ಮಧುಮೇಹದ ಅತಿರೇಕದ ಮುಂಚೆ ರೋಗಿಗಳನ್ನು ಚಿಕೆತ್ಸೆಗೆ ಒಳಪಡಿಸುವುದರಿಂದ ಆಗುವ ಅನೂಕಲಗಳಿಂದ ಇದರಲ್ಲಿ ಆಸಕ್ತಿ ಹುಟ್ಟಿಸಿದೆ. ಯು.ಎಸ್. ಪ್ರಿವೆಂಟಿವ್ ಸರ್ವಿಸಸ್ ಟಾಸ್ಕ್ ಫೋರ್ಸ್ನ 2003 ವರದಿಯ ಪ್ರಕಾರ"ಮಧುಮೇಹ ಲಕ್ಷಣ ಇಲ್ಲದೇ ಇರುವ ವಯಸ್ಕರಿಗೆ ಕ್ರಮವಾದ ಸ್ಕ್ರೀನಿಂಗ್ ಪರೀಕ್ಷೆ,ಗ್ಲುಕೋಸ್ ಟಾಲರೆನ್ಸ್ ಪರೀಕ್ಷೆ ಅಥವಾ ಫಾಸ್ಟಿಂಗ್ ಗ್ಲುಕೋಸ್ ಪರೀಕ್ಷೆಗೆ ಅಸಮರ್ಪಕವಾದ ಪುರಾವೆಗಳಿದ್ದು ,"[೪೧][೩೧] ಗ್ರೇಡ್-1[೪೨] ಸಲಹೆಯಂತೆ ಮಾಡಲು ನಿರ್ದೇಶನ ನೀಡಿದೆ. ಆದಾಗ್ಯೂ, ಯುಎಸ್ಪಿಎಸ್ಟಿಎಫ್ ಅತಿ ರಕ್ತದ ಒತ್ತಡ ಅಥವಾ ಹೈಪರ್ಲಿಪಿಡೆಮಿಯಾ ಇರುವ ವಯಸ್ಕರಿಗೆ ಮಧುಮೇಹ ಸ್ಕ್ರೀನಿಂಗ್ ಪರೀಕ್ಷೆ ಮಾಡಲು ಸೂಚಿಸಿದೆ[೪೩].
2005ರಲ್ಲಿ, ಏಜೆನ್ಸಿ ಫಾರ್ ಹೆಲ್ತ್ ರಿಸರ್ಚ್ ಅಂಡ್ ಕ್ವಾಲಿಟಿಯ ಒಂದು ಸಾಕ್ಷಿ ವರದಿಯ[೪೪] ಪ್ರಕಾರ " ಸಂಯೋಜಿತ ಆಹಾರ ವಿಧಾನ ಮತ್ತು ವ್ಯಾಯಾಮ ಅಂತೆಯೇ ಔಷಧಿ ಚಿಕಿತ್ಸೆಗಳು(ಮೆಟ್ ಫಾರ್ಮಿನ್,ಅಕಾರ್ಬೊಸ್), ಇಜಿಟಿ ವಿಷಯದಲ್ಲಿ ಮಧುಮೇಹದ ಉಲ್ಬಣವನ್ನು ನಿಯಂತ್ರಿಸುವಲ್ಲಿ ಪರಿಣಾಮ ಬೀರುವ ಸಾಧ್ಯತೆ ಇದೆ".[೪೫]
ಹಾಲು ಕೂಡ ಮಧುಮೇಹ ರೋಗ ತಡೆಗಟ್ಟುವುದರಲ್ಲಿ ಪಾತ್ರ ವಹಿಸುತ್ತದೆ. ಚೋಯಿಟಲ್ ರವರು ಸುಮಾರು 41,254 ಪುರುಷರಿಗಾಗಿ ಸಿದ್ದಪಡಿಸಿದ ಪ್ರಶ್ನಾವಳಿಗಳ ಆಧಾರದ ಮೇಲೆ ಸತತವಾಗಿ ಹನ್ನೆರಡು ವರ್ಷಗಳ ಕಾಲ ಹಮ್ಮಿಕೊಂಡ ಅಧ್ಯಯನವು ಈ ಕೆಳಕಂಡ ಅಂಶಗಳನ್ನು ಗುರುತಿಸಿದೆ. ಈ ಅಧ್ಯಯನದ ಪ್ರಕಾರ,ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಆಹಾರವನ್ನು ಹೆಚ್ಚಾಗಿ ಸೇವಿಸುವ ಗಂಡಸರಲ್ಲಿ ಮಧುಮೇಹ 2 ತೊಂದರೆ ಕಡಿಮೆ ಇರುತ್ತದೆ ಎಂದು ತಿಳಿದು ಬಂದಿದೆ. ಈ ಅನುಕೂಲಗಳು ಹಾಲಿನ ಬಳಕೆಗೆ ಸಂಬಂಧಿಸಿದ್ದರೂ,ಉತ್ತಮ ಆಹಾರ ಪದ್ದತಿಯ ಪರಿಣಾಮ ಮಾತ್ರ ದೇಹದ ಒಟ್ಟಾರೆ ಆರೋಗ್ಯವನ್ನು ಕಾಪಾಡುವ ಅಂಶವಾಗಿದೆ.[೪೬]
ಜೀವನಶೈಲಿ[ಬದಲಾಯಿಸಿ]
ಮಧುಮೇಹ 2 ರ ತೊಂದರೆಯನ್ನು ಆಹಾರ ಪದ್ದತಿಯ ಬದಲಾವಣೆ ಮತ್ತು ದೈಹಿಕ ಕ್ರಿಯಾಶೀಲತೆಯನ್ನು ಹೆಚ್ಚಿಸುವುದರಿಂದ ಕಡಿಮೆ ಮಾಡಬಹುದು.[೩೫][೪೭][೪೮] ಅಮೇರಿಕ ಮಧುಮೇಹ ಸಂಸ್ಥೆ (ಎಡಿಎ)ಯು ಸಲಹೆ ನೀಡಿರುವಂತೆ ಆರೋಗ್ಯದಾಯಕ ತೂಕ ಕಾಪಾಡಿಕೊಳ್ಳಲು ವಾರಕ್ಕೆ ಕನಿಷ್ಟ 2½ ಗಂಟೆಗಳ ಕಾಲ ವ್ಯಾಯಾಮ(ಕೆಲವಷ್ಟು ಸರಳ ವ್ಯಾಯಾಮ) ಮಾಡುವುದು , ಅಗತ್ಯ ಪ್ರಮಾಣದ ಕೊಬ್ಬಿನ ಪದಾರ್ಥಗಳನ್ನು ಅಲ್ಲದೇ ತಕ್ಕಷ್ಟ ನಾರಿನ ಅಂಶವನ್ನೂ ಸೇವಿಸುವುದು (ಉದಾ : ಸಂಸ್ಕರಿಸದ ಕಾಳುಗಳು)
ಗ್ಲೈಸಿಮಿಕ್ ಸೂಚ್ಯಂಕ ಕಡಿಮೆ ಇರುವ ಆಹಾರ ಸೇವನೆಯಿಂದ ಚಿಕಿತ್ಸೆಗೆ ಅನುಕೂಲರ ಎಂಬುದಕ್ಕೆ ಸಾಕಷ್ಟು ಪುರಾವೆಗಳು ಇನ್ನೂ ದೊರೆತಿರುವುದಿಲ್ಲ.[೪೯]
ಅಪರ್ಯಾಪ್ತ ಕೊಬ್ಬುಗಳು ಕಡಿಮೆ ಇರುವ ಆಹಾರ ಸೇವನೆಯಿಂದ ಇನ್ಸುಲಿನ್ ನಿರೋಧತೆ ತೊಂದರೆ ಮತ್ತು ಮಧುಮೇಹವನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು. [೫೦][೫೧] "ದೈಹಿಕ ಕ್ರಿಯಾಶೀಲತೆಯ ಮಟ್ಟ ಮತ್ತು ಆಹಾರ ಪದ್ದತಿ,ಧೂಮಪಾನ ಮತ್ತು ಮಧ್ಯಪಾನ ಕಡಿಮೆ ಇರುವ ಗುಂಪಿನಲ್ಲಿ ಮಧುಮೇಹ ರೋಗವು 82% ಕಡಿಮೆ ಇರುವ ಸಂಭವ" ಗುಂಪು ಅಧ್ಯಯನದಿಂದ ತಿಳಿದು ಬಂದಿದೆ.[೬] ಆಹಾರ ಪದ್ದತಿಯ ಅಭ್ಯಾಸ ಮತ್ತು ಮಧುಮೇಹ ಪ್ರಕರಣಗಳ ಮತ್ತೊಂದು ಅಧ್ಯಯನದ ಪ್ರಕಾರ,"ಮಾಂಸ ಮತ್ತು ಅತಿ ಹೆಚ್ಚಿನ ಕೊಬ್ಬುಳ್ಳ ಹಾಲಿನ ಉತ್ಪನ್ನಗಳಿಗೆ ಬದಲಾಗಿ,ಹೆಚ್ಚು ಸಸ್ಯ ಮೂಲ ಎಣ್ಣೆಗಳಿರುವ ಆಹಾರ,ಕಾಯಿಗಳು ಮತ್ತು ಬೀಜಗಳ ಸೇವನೆ ಮಧುಮೇಹವನ್ನು ಕಡಿಮೆ ಮಾಡಬಲ್ಲದು." ಭಾಗಶಃ ಹೈಡ್ರೋಜನೀಕರಣವಾದ ಕೊಬ್ಬುಗಳ ಸೇವನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು ಹೆಚ್ಚು ಸೂಕ್ತ."[೫]
ಹಲವಾರು ಅಧ್ಯಯನಗಳ ಪ್ರಕಾರ ಮಧುಮೇಹ 2ರ ಕೆಲವು ಅಂಶಗಳಿಗೂ ಮತ್ತು ಕೆಲವು ಆಹಾರಪದಾರ್ಥಗಳು ಅಥವಾ ಮಾದಕ ವಸ್ತುಗಳ ಸೇವನೆಗೂ ಸಂಬಂಧವಿದೆ. ಎದೆ ಹಾಲು ಕೊಡುವುದೂ ಸಹ ತಾಯಂದಿರಲ್ಲಿ ಮಧುಮೇಹ 2ನ್ನು ತಡೆಯುತ್ತದೆ.[೫೨]
ಔಷಧ[ಬದಲಾಯಿಸಿ]
ಮೆಟಫಾರ್ಮಿನ್, [೪೭] ರೋಸಿಗ್ಲಿಟಜೋನ್, [೫೩] ಅಥವಾ ವಾಲ್ಸಾರ್ಟನ್ಗಳ ಉಪಯೋಗವು ಪ್ರೋಫಿಲ್ಯಾಕ್ಟಿಕ್ ಮೂಲಕ ರೋಗಪೀಡಿತ ರೋಗಿಗಳಲ್ಲಿ ಈ ಮಧುಮೇಹವು ವಿಳಂಬದ ಬೆಳವಣಿಗೆಯೆಂದು ಕೆಲವು ಅಧ್ಯಯನಗಳು ದೃಢಿಕರಿಸಿವೆ.[೫೪] ಹೈಡ್ರೊಕ್ಲೊರೊಕ್ವಿನಿನ್ ಇರುವ ರೋಗಿಗಳಲ್ಲಿ ಸಂಧಿವಾತ ಇರುವ ಸಾಧ್ಯತೆಗಳಿದ್ದು, ಅಂತಹವರಲ್ಲಿ ಮಧುಮೇಹ 77% ರಷ್ಟು ಕಡಿಮೆ ಇರುತ್ತದೆ..[೫೫] ಮೆಟ ಫಾರ್ಮಿನ್ಗಿಂತ ಜೀವನ ಶೈಲಿಯ ಬದಲಾವಣೆಗಳು ಮದುಮೇಹವನ್ನು ಪರಿಣಮಕಾರಿಯಾಗಿ ತಡೆಗಟ್ಟುವಲ್ಲಿ ಸಹಕಾರಿಯಾಗಿದೆ.[೫೬]
ನಿರ್ವಹಣೆ[ಬದಲಾಯಿಸಿ]
ಮಧುಮೇಹ ರೋಗ 2ನೆಯ ವಿಧವು ಬಹುಕಾಲ ಕಾಡುವ ಧೀರ್ಘರೋಗ, ಬೆಳವಣಿಗೆಯತ್ತಲೇ ಇರುವ ಸ್ಥಿತಿ, ಆದರೆ, ಅತ್ಯುತ್ತಮವಾಗಿ ದೃಢಿಕರಿಸಲ್ಪಟ್ಟ ಚಿಕಿತ್ಸೆಗಳಿಂದ ಸಂಪೂರ್ಣವಾಗಿ ರೋಗದ ಚಿಂತಾಜನಕ ಸ್ಥಿತಿಯನ್ನು ತಡೆಗಟ್ಟಬಹುದು ಅಥವಾ ನಿಧಾನಗೊಳಿಸಬಹುದು. ಅಸಮರ್ಪಕ ಗ್ಲುಕೋಸ್ ನಿರ್ವಹಣೆ ಕ್ರಮೇಣವಾಗಿ ಸ್ಥಿರವಾದ ಮೈರಾಯಿಡ್ ರೋಗದ ಉಲ್ಬಣಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಆಗಾಗ್ಗೆ ಈ ರೋಗದ ಸ್ಥಿತಿಯು ಹಂತಹಂತವಾಗಿ ಬೆಳೆಯುವುದನ್ನು ಕಾಣಬಹುದಾಗಿದೆ. ರಕ್ತದಲ್ಲಿ ಗ್ಲುಕೋಸ್ನ ಪ್ರಮಾಣವನ್ನು ಕಾಪಾಡಿಕೊಂಡು ಬಂದಲ್ಲಿ, ಆಗ ರೋಗಿ ಸ್ಥಿತಿಯು ಒಂದು ಸೀಮಿತ ಅರಿವಿನಲ್ಲಿರುವುದು. ಗುಣಮುಖರಾದ ಅಂದರೆ ರೋಗಿಗಳಲ್ಲಿ ನ್ಯೂರೊಪತಿ, ಕುರುಡುತನ, ಅಥವಾ ರಕ್ತದಲ್ಲಿ ಗ್ಲುಕೋಸ್ನ ಪ್ರಮಾಣ ಹೆಚ್ಚಾಗುವ ಸಮಸ್ಯೆಗಳನ್ನು ನೇರವಾಗಿ ಗುರುತಿಸಲಾಗಿಲ್ಲ. 2005ರಲ್ಲಿನ ಯುಸಿಎಲ್ಎ ವಿಧದಲ್ಲಿ ಒಂದು ಅಧ್ಯಯನವು ಈ ರೀತಿ ತೋರಿಸಿದೆ. ಆಹಾರದ ಪ್ರಿಟಿಕಿನ್ ಪ್ರೋಗ್ರಾಂ ಮತ್ತು ವ್ಯಾಯಾಮಗಳು ಪರಿಣಾಮಕಾರಿ ಬೆಳವಣಿಗೆಯನ್ನುಂಟು ಮಾಡುತ್ತವೆ. ಅದೂ ಕೂಡ ಕೇವಲ 3 ವಾರಗಳಲ್ಲೇ ಡಯಾಬಿಟಿಕ್ಸ್ ಪೂರ್ವದ ಸ್ಥಿತಿಯ ರೋಗಿಗಳಲ್ಲಿ ಉತ್ತಮ ಪರಿಣಾಮ ಬೀರಿದೆ. ಹಾಗಾಗೀ, ಸುಮಾರು ಅರ್ಧದಷ್ಟು ಮಂದಿ ರೋಗ ಉಲ್ಬಣ ಸ್ಥಿತಿಯಿಂದ ದೂರ ಉಳಿದಿದ್ದಾರೆ.[೫೭] [೫೮] [೫೯]
ಚಿಕಿತ್ಸೆಯ ಎರಡು ಮುಖ್ಯ ಉದ್ದೇಶಗಳೆಂದರೆ:
- ಮರಣದ ಪ್ರಮಾಣ ಮತ್ತು ರೋಗ ಹರಡುವಿಕೆಯನ್ನು ಕಡಿಮ ಮಾಡುವುದು (ವಿಭಾಗೀಕರಿಸಿದ ಮಧುಮೇಹ ತೀವ್ರತೆಗಳಿಂದ)
- ಜೀವನದ ಗುಣಮಟ್ಟವನ್ನು ಕಾಪಾಡುವುದು.
ಮೊದಲನೆ ಗುರಿಯನ್ನು ಗ್ಲೈಸಿಮಿಕ್ನ ನಿಯಂತ್ರಣದಿಂದ ಸಾಧಿಸಬಹುದಾಗಿದೆ (ಉದಾ : ರಕ್ತದಲ್ಲಿ ಸಾಧಾರಣ ಗ್ಲುಕೋಸ್ನ ಮಟ್ಟ):ಹಲವಾರು ಔಷಧೀಯ ಪ್ರಯತ್ನಗಳ ಮೂಲಕ ಯಾವುದೇ ವಿವಾದಕ್ಕೆ ಆಸ್ಪದವಿಲ್ಲದೇ ಮಧುಮೇಹದ ಅಡ್ಡ ಪರಿಣಾಮಗಳ ತೀವ್ರತೆಯಲ್ಲಿ ಇಳಿಕೆಯು ಹಲವಾರು ದೊಡ್ಡ ಚಿಕಿತ್ಸಾ ಪ್ರಯೋಗಗಳಲ್ಲಿ ತುಂಬ ಚೆನ್ನಾಗಿ ಪ್ರದರ್ಶಿಸಲ್ಪಟ್ಟಿದೆ ಮತ್ತು ವಿವಾದಕ್ಕೂ ಮೀರಿ ಇದನ್ನು ದೃಢಿಕರಿಸಲಾಗಿದೆ. ಎರಡನೆಯ ಗುರಿಯೆಂದರೆ (ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ದೇಶಗಳಲ್ಲಿ) ಮಧುಮೇಹ ಆರೋಗ್ಯ ಕಾರ್ಯಕರ್ತರ ತಂಡದಿಂದ ಬೆಂಬಲ ಮತ್ತು ಕಾಳಜಿಯನ್ನು (ಸಾಮಾನ್ಯವಾಗಿ, ಪಿ.ಎ, ನರ್ಸ್, ಆಹಾರ ತಜ್ಞರು ಅಥವಾ ದೃಢೀಕೃತ ಮಧುಮೇಹ ಶಿಕ್ಷಕರಿಂದ ಆಗಾಗ್ಗೆ ಗುರುತಿಸಲ್ಪಟ್ಟಿದೆ.) ಎಂಡೊಕ್ರೊನಾಲಜಿಸ್ಟಗಳು,ಕೌಟುಂಬಿಕ ವೈದ್ಯರು ಮತ್ತು ಸಾಮಾನ್ಯ ಕಾಳಜಿ ಇರುವವರು ಮಧುಮೇಹಿ ಜನರನ್ನು ಚಿಕಿತ್ಸೆಗೈಯಲು ಹೆಚ್ಚಾಗಿ ಇಷ್ಟಪಡುವರು. ತಿಳುವಳಿಕೆಯಿರುವ ರೋಗಿಗಳ ಭಾಗವಹಿಸುವಿಕೆ ಇದರ ಯಶಸ್ವಿಯಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸುತ್ತವೆ. ಆದ್ದರಿಂದ, ಈ ಪ್ರಯತ್ನದ ಹಾದಿಯಲ್ಲಿ ರೋಗಿಯ ಶಿಕ್ಷಣವು ಒಂದು ನಿರ್ಣಾಯಕ ಪ್ರಧಾನ ಅಂಶವಾಗಿದೆ.
ಎರಡನೇ ವಿಧವನ್ನು ಸರಿಯಾದ ಆಹಾರ ಪದ್ದತಿ ಮತ್ತು ವ್ಯಾಯಾಮಗಳಿಂದ ಪ್ರಾರಂಭಿಕವಾದ ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕು. ಸ್ಥೂಲಕಾಯಿಗಳಲ್ಲಿ ತೂಕ ಕಡಿಮೆ ಮಾಡುವುದರಿಂದ ನಿಯಂತ್ರಿಸಬಹುದಾಗಿದೆ. ತೂಕದ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡಿಕೊಳ್ಳುವುದು ಕೆಲವು ವೇಳೆ ವೈದ್ಯಕೀಯ ಆಧುನಿಕ ಬೆಳವಣಿಗೆಯಾಗಿದೆ(2-5 ಕಿಗ್ರಾಂ ಅಥವಾ 4.4-11 ಲೀಟರ್b) ಇದಕ್ಕೆ ಕಾರಣ ಕೊಬ್ಬಿನ ಅಂಗಾಂಶದ ಬಗ್ಗೆ ಇರುವ ಅಪರಿಪೂರ್ಣ ಮಾಹಿತಿ.ಉದಾ; ರಾಸಾಯನಿಕ ಸಂಕೇತಗಳು(ಹೊಟ್ಟೆಯ ಮತ್ತು ಒಳಭಾಗದಲ್ಲಿ ಕಂಡುಬರುವ ಕೊಬ್ಬಿನ ಅಂಗಾಂಶ) ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಆರಂಭಿಕ ಪ್ರಯತ್ನಗಳು ಗಣನೀಯವಾಗಿ ಇನ್ಸುಲಿನ್ನ ಪ್ರಮಾಣವನ್ನು ಪುನಃ ಶೇಖರಿಸುತ್ತವೆ. ಕೆಲವು ಕಠಿಣ ಆಹಾರ ಪದ್ದತಿಗಳನ್ನು ಅನುಸರಿಸುವುದರಿಂದ ಗ್ಲುಕೋಸ್ನ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು.
ಮಧುಮೇಹ ಶಿಕ್ಷಣವು ವೈದ್ಯಕೀಯ ಮುಂಜಾಗ್ರತೆಯ ಅವಿಭಾಜ್ಯ ಅಂಗವಾಗಿದೆ.
ಗೋಲ್ಸ್[ಬದಲಾಯಿಸಿ]
ರಕ್ತದ ಗ್ಲೂಕೋಸ್, ರಕ್ತದ ಒತ್ತಡ ಮತ್ತು ಲಿಪಿಡ್ಗಳನ್ನು ನಿಯಂತ್ರಿಸಿ ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ ಬಾಧಿಸುತ್ತಿರುವ ದೀರ್ಘಕಾಲೀನ ಗಂಡಾಂತರಗಳನ್ನು ಕಡಿಮೆಮಾಡುವುದು ಟೈಪ್ 2 ಮಧುಮೇಹದ ರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯ ಗುರಿಯಾಗಿದೆ. ಅನೇಕ ರಾಷ್ಟ್ರೀಯ ಮತ್ತು ಅಂತಾರಾಷ್ಟ್ರೀಯ ಮಧುಮೇಹಿ ಸಂಸ್ಥೆಗಳು ರೋಗಿಗಳಿಗಾಗಿ ಬಿಡುಗಡೆ ಮಾಡಿದ ವೈದ್ಯ ವೃತ್ತಿಯ ಮಾರ್ಗದರ್ಶಿಕೆಗಳಲ್ಲಿ ಅವುಗಳನ್ನು ಸೂಚಿಸಲಾಗಿದೆ.
ಗುರಿಗಳಾವುವೆಂದರೆ:
- HbA1c6% ನಿಂದ [೬೦] 7.0%[೬೧]
- ಪ್ರೀಪ್ರ್ಯಾಂಡಿಯಲ್ ರಕ್ತದ ಗ್ಲೂಕೋಸ್: 4.0 to 6.0 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ (೭೨ ನಿಂದ 108 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್)[೬೨]
- 2-ಗಂಟೆ ಅವಧಿಯಪೋಸ್ಟ್ಪ್ರಾಂಡಿಯಲ್ ರಕ್ತದ ಗ್ಲೂಕೋಸ್: 5.0 to 8.0 ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ (90 to 144 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್)[೬೨]
ವಯಸ್ಸಾದ ರೋಗಿಗಳಲ್ಲಿ, ಅಮೆರಿಕನ್ ಜೆರಿಯಾಟ್ರಿಕ್ಸ್ ಸೊಸೈಟಿಯ ವೈದ್ಯ ವೃತ್ತಿಯ ಮಾರ್ಗದರ್ಶಿಕೆಗಳಲ್ಲಿ ಹೇಳಿರುವಂತೆ, "ಹೆಚ್ಚು ವಯಸ್ಸಾದವರಿಗೆ, 5 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ಬದುಕುವ ನಿರೀಕ್ಷೆಯಿರುವ ವ್ಯಕ್ತಿಗಳಿಗೆ, ಮತ್ತು ಯಾರಲ್ಲಿ ಈ ಉಪಯೋಗಗಳನ್ನೂ ಮೀರಿಸಬಲ್ಲ ತೀವ್ರತರನಾದ ಗ್ಲೈಸಿಮಿಕ್ ಅಂಶವನ್ನು ತಡೆಹಿಡಿಯುವ ತೊಂದರೆಯಿರುವಂತವರಿಗೆ HbA1c of 8% ನಂತಹ ಕಡಿಮೆ ಗುರಿಯಿರುವ ಚಿಕಿತ್ಸೆ ಹೆಚ್ಚು ಸಮರ್ಪಕ".[೬೩]
ಜೀವನಶೈಲಿಯ ಬದಲಾವಣೆ[ಬದಲಾಯಿಸಿ]
- ವ್ಯಾಯಾಮ
2007 ರ ಸೆಪ್ಟಂಬರ್ನಲ್ಲಿ ಕ್ಯಾಲ್ಗರಿ ವಿಶ್ವವಿದ್ಯಾಲಯ ಮತ್ತು ಒಟ್ಟಾವ ವಿಶ್ವವಿದ್ಯಾಲಯ ಜಂಟಿಯಾಗಿ ನಡೆಸಿದ ರ್ಯಾಂಡಮೈಸ್ಡ್ ಕಂಟ್ರೋಲ್ಡ್ ಟ್ರಯಲ್ ಸಮೀಕ್ಷೆಯಲ್ಲಿ ಕಂಡುಕೊಂಡಂತೆ "ಏರೋಬಿಕ್ ಅಥವಾ ಪ್ರತಿರೋಧ ತರಬೇತಿ ಮಾತ್ರ 2ನೇ ವಿಧದ ಮಧುಮೇಹದಲ್ಲಿ ಗ್ಲೈಸಿಮಿಕ್ ಪ್ರಮಾಣವನ್ನು ವೃದ್ಧಿಸಬಹುದು, ಆದರೆ ಯಾವುದೇ ಒಂದಕ್ಕಿಂತಲೂ ಏರೋಬಿಕ್ ಮತ್ತು ಪ್ರತಿರೋಧ ತರಬೇತಿ ಎರಡರಿಂದಲೂ ದೊರೆಯುವ ಸುಧಾರಣೆ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ".[೬೪][೬೫] ಸಂಯುಕ್ತ ಕಾರ್ಯಕ್ರಮದಿಂದಾಗಿ HbA1c ನಿಂದ ಶೇ. 0.5 ಅಂಶಗಳಷ್ಟು ಕಡಿಮೆಯಾಗಿದೆ. ಇನ್ನಿತರೆ ಅಧ್ಯಯನಗಳು ಹೆಚ್ಚು ಅಥವಾ ಅತಿಹೆಚ್ಚಿನ ವ್ಯಾಯಾಮದ ಬದಲು ಇಂತಿಷ್ಟೆ ವ್ಯಾಯಾಮದ ಅಗತ್ಯವಿದೆ ಎಂದು ಸಾರಲಾಯಿತಾದರೂ ಇದನ್ನು ಕ್ರಮಬದ್ಧವಾಗಿ ಮುಂದುವರಿಸಬೇಕೆಂಬುದಾಗಿತ್ತು. ಉದಾಹರಣೆಗಳಲ್ಲಿ ದಿನ ಬಿಟ್ಟು ದಿನದ 45 ನಿಮಿಷದ ವೇಗದ ನಡುಗೆಯೂ ಸೇರಿತ್ತು.
ಸೈದ್ಧಾಂತಿಕವಾಗಿ, ವ್ಯಾಯಾಮ ಉಪಯೋಗಗಳನ್ನು ಹೊಂದಿವೆ- ಅಂದರೆ ವ್ಯಾಯಾಮವು ಆಂತರಿಕ ಎಂಡೋಸೋಮ್ ಗಳಿಂದ ಜೀವ ಕೋಶಗಳಿಗೆ ಬಿಡುಗಡೆ ಮಾಡುವ GLUT4 ಕ್ಕೆ ಕಾರಣವಾಗುವ ಕೆಲವು ನಿರ್ಧಿಷ್ಟ ಲಿಗ್ಯಾಂಡ್ಗಳನ್ನು ಬಿಡುಗಡೆಮಾಡಲು ಉತ್ತೇಜನ ನೀಡುತ್ತದೆ. ಆದರೂ, 2ನೇ ವಿಧದ ಮಧುಮೇಹದಿಂದ ತೊಂದರೆಗೊಳಗಾದವರಿಗೆ ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿಯಾಗಿ ಕೆಲಸ ಮಾಡದಿರುವ ಇನ್ಸುಲಿನ್ ಕೂಡ GLUT1 ಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ವ್ಯಾಯಾಮವು ಇನ್ಸುಲಿನ್ ಹೊರತಾಗಿ, ಅಂದರೆ ಅಡ್ರಿನಲಿನ್ ಮೂಲಕವೂ ಗ್ಲುಕೋಸ್ನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಸಹಕಾರಿಯಾಗುತ್ತದೆ.
- ಪಥ್ಯದ ನಿರ್ವಹಣೆ
ಪಥ್ಯವನ್ನು ನಿಯಮಿತಗೊಳಿಸುವುದು ಮತ್ತು ಗ್ಲೂಕೋಸ್ (ಅಥವಾ ಗ್ಲೂಕೋಸ್ ಸಮಾನವಾದ, ಉದಾ. ಹಿಟ್ಟು) ನ್ನು ಸೇವಿಸುವುದು, ಮತ್ತು ಪರಿಣಾಮವಾಗಿ ವಿಷೇಶವಾಗಿ ಈ ಸ್ಥಿತಿಯು ಸುಧಾರಣೆಹೊಂದುತ್ತಿರುವ ಮೊದಲೇ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ಟೈಪ್ 2 ರೋಗಿಗಳನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಎಂದು ತಿಳಿದಿದೆ. ಅದಲ್ಲದೆ, ತೂಕ ಕಳೆದುಕೊಳ್ಳಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಇದು ಟೈಪ್ 2 ಮಧುಮೇಹ(ಮೇಲೆ ನೋಡಿ) ದಿಂದ ಬಳಲುತ್ತಿರುವವರಿಗೆ ಇದು ಸಹಾಯಕವಾಗಿದೆ.
ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ್ನು ಪರೀಕ್ಷಿಸಿಕೊಳ್ಳುವುದು[ಬದಲಾಯಿಸಿ]
ರಕ್ತದ ಗ್ಲೂಕೋಸಿನ ಸ್ವಯಂ-ಪರೀಕ್ಷೆಯು ಕೆಲವು ಪ್ರಕರಣಗಳಲ್ಲಿ, ಅಂದರೆ ಎರಡನೇ ವಿಧದ ಮಧುಮೇಹ ಹೊಂದಿದ ಇನ್ಸುಲಿನ್ ರಹಿತವಾಗಿ ಚಿಕಿತ್ಸೆ ನೀಡಿದ ರೋಗಿಗಳಲ್ಲಿ, ಫಲಿತಾಂಶದ ಸುಧಾರಣೆ ಕಂಡುಬರುವುದಿಲ್ಲ.[೬೬] ಆದಾಗಿಯೂ, ಇದು ಯಾವ ರೋಗಿಗಳಲ್ಲಿ ಸರಿಯಾದ ಗ್ಲೈಸಿಮಿಕ್ ಪ್ರಮಾಣವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು ಸಹಾಯ ಮಾಡುತ್ತದೋ ಅಂತಹವರಿಗೆ ಇದನ್ನು ಗಂಭೀರವಾಗಿ ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ, ಮತ್ತು ಅದನ್ನು ಮಾಡಿದರೆ ಅದು ಅದರ ಬೆಲೆಗೆ (ಕೆಲವು ಸಂದರ್ಭದಲ್ಲಿ) ಯೋಗ್ಯವಾಗಿರುತ್ತದೆ. ಆಹಾರ, ವ್ಯಾಯಾಮ, ಮತ್ತು ಚಿಕಿತ್ಸೆ (ಪಥ್ಯ ಮತ್ತು ವ್ಯಾಯಾಮಗಳ ಪ್ರಮಾಣ ಮತ್ತು ಸಮಯ) ಯ ಆಧಾರದ ಮೇಲೆ ಬದಲಾವಣೆಯು ತೀವ್ರವಾಗಿ ಮತ್ತು ಪದೇ ಪದೇ ಸಂಭವಿಸುವುದರಿಂದ, ದೇಹದ gಲೀಟರ್ycemic ನ ಸ್ಥಿತಿಯ ಬಗ್ಗೆ ಇರುವ ಪ್ರಸ್ತುತ ಮಾಹಿತಿಯ ಮೂಲ ಕೇವಲ ಇದು ಮಾತ್ರ, ಮತ್ತು, ಎರಡನೆಯದಾಗಿ, ದಿನದಲ್ಲಿ, ಅಯಾಸ (ಮಾನಸಿಕ ಮತ್ತು ದೈಹಿಕ), ಸೋಂಕು, ಇತರೆ ಕಾರಣಗಳು.
ಮೇ 30, 2008ರಲ್ಲಿ ಇಂಗ್ಲೇಂಡಿನ ನ್ಯಾಷನಲ್ ಇನ್ಸ್ಟಿಟ್ಯೂಟ್ ಫಾರ್ ಹೆಲ್ತ್ ಮತ್ತು ಕ್ಲಿನಿಕಲ್ ಎಕ್ಸೆಲೆನ್ಸ್ (NICE), ಸಂಸ್ಥೆಯು ಸುಧಾರಿತ ಮಧುಮೇಹಕ್ಕೆ ಶಿಫಾರಸುಗಳನ್ನು ಬಿಡುಗಡೆಮಾಡಿತು. ಅವುಗಳು ಹೊಸದಾಗಿ ಪರೀಕ್ಷಿಸಿದ ಎರಡನೆ ವಿಧದ ಮಧುಮೇಹವಿರುವ ರೋಗಿಗಳಲ್ಲಿನ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ತಿಳಿಯುವ ಸ್ವಯಂ-ಪರೀಕ್ಷೆಯು ಒಂದು ವಿಶಿಷ್ಠ ಸ್ವಯಂ-ನಿರ್ವಹಣೆಯ ಶಿಕ್ಷಣ ಯೋಜನೆಯ ಭಾಗವಾಗಿರಬೇಕೆಂದು ಸೂಚಿಸಿದವು.[೬೭] ಆದರೂ, ಇತ್ತೀಚಿನ ಅಧ್ಯಯನವೊಂದು ಕಂಡುಕೊಂಡಂತೆ, ಹೆಚ್ಚುವರಿ ಕಾರ್ಡಿಯೊವ್ಯಾಸ್ಕುಲರ್ ಡಿಸೀಸ್ನ ತೊಂದರೆಯ ಅಂಶಗಳು ಇರುವ ರೋಗಿಗಳಲ್ಲಿ ರಕ್ತದ ಗ್ಲುಕೋಸ್ ಪ್ರಮಾಣವನ್ನು ತೀರಾ ಕಡಿಮೆ (ಶೇ. 6 ಕ್ಕಿಂತ ಕಡಿಮೆ) ಮಾಡುವ ಚಿಕಿತ್ಸಾ ವಿಧಾನವು ಉಪಯೋಗಕ್ಕಿಂತ ಹೆಚ್ಚು ಅಪಾಯವನ್ನುಂಟುಮಾಡುತ್ತದೆ, ಮತ್ತು ಆದ್ದರಿಂದ ಕೆಲವು ರೋಗಿಗಳಲ್ಲಿ ತೀವ್ರ ರಕ್ತದ ಗ್ಲುಕೋಸ್ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಉಪಯೋಗಕ್ಕೂ ಕೆಲವು ಇತಿಮಿತಿಗಳಿವೆ.[೬೮][೬೯]
ಔಷಧ[ಬದಲಾಯಿಸಿ]
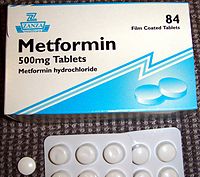
ಟೈಪ್ 2 ಮಧುಮೇಹಕ್ಕಾಗಿ ಅನೇಕ ಔಷಧಗಳಿವೆ—ಅವುಗಳಲ್ಲಿ ಹೆಚ್ಚಿನವು ಹೊಂದಿಕೆಯಾಗದ ಅಥವಾ ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ ಬಳಸಿದರೂ ಕೂಡ ಅಪಾಯದ್ದಾಗಿವೆ. ಅನೇಕ ವರ್ಗಗಳಲ್ಲಿ ಬರುವ ಅವುಗಳು ಸಮನಾಗಿರುವುದಿಲ್ಲ ಅಥವಾ ಸಾಮಾನ್ಯವಾಗಿ ಅವುಗಳನ್ನು ಒಂದಕ್ಕೊಂದು ಪರ್ಯಾಯವಾಗಿ ಪರಿಗಣಿಸಲಾಗುವುದಿಲ್ಲ. ಅವುಗಳೆಲ್ಲವೂ ಕೂಡ ಸೂಚಿತ ಔಷಧಿಗಳಾಗಿವೆ.
ಅವುಗಳಲ್ಲಿ ಒಂದು ಎಲ್ಲಕಡೆಯೂ ಬಳಸುವ ಔಷಧವಾಗಿರುವ ಬಿಗನೈಡ್ ಮೆಟಾಫಾರ್ಮಿನ್ನನ್ನು ಈಗ ಟೈಪ್ 2 ಮಧುಮೇಹಕ್ಕೆಬಳಸಲಾಗುತ್ತಿದೆ; ಇದು ಪ್ರಾಥಮಿಕವಾಗಿ ಲಿವರ್ನ ಗ್ಲೈಕೋಜೆನ್ ಸಂಗ್ರಹದಿಂದ ಬಿಡುಗಡೆಮಾಡುವ ರಕ್ತದ ಗ್ಲೋಕೋಸನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ದೇಹದಲ್ಲಿನ ಕೋಶಗಳಲ್ಲಿ ಕೋಶಗಳು ಹೆಚ್ಚಾಗುವಂತೆ ಅವು ಪ್ರೋತ್ಸಾಹಿಸುತ್ತವೆ. ಐತಿಹಾಸಿಕವಾಗಿ ಹಾಗೂ ಪ್ರಸ್ತುತದಲ್ಲಿ, ಬಹಳಷ್ಟು ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸುವ ಔಷಧಿಗಳು ಸಲ್ಫೋನಿಲ್ಯೂರಿಯಾ ಗುಂಪಿನಲ್ಲಿ ಸೇರಿಕೊಂಡಿದ್ದು, ಅದರಲ್ಲಿ ಅನೇಕ ಸದಸ್ಯ (ಗ್ಲಿಬೆನ್ಕ್ಲೈಮೈಡ್ ಮತ್ತು ಗ್ಲೈಕ್ಲಾಜೈಡ್ಸೇರಿದಂತೆ) ರನ್ನು ಎಲ್ಲ ಕಡೆಯೂ ಬಳಸುತ್ತಿದ್ದಾರೆ; ಈ ಔಷಧಿಗಳು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯಿಂದ ಗ್ಲೂಕೋಸ್ನಿಂದ ಉತ್ತೇಜಿಸಲ್ಪಡುವ ಇನ್ಸುಲಿನ್ ಸೆಕ್ರೆಷನ್ ಹೆಚ್ಚಿಸುತ್ತದೆ ಮತ್ತು ಮತ್ತು ಕೆಳಮಟ್ಟದ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಕೂಡ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧಿಸುತ್ತದೆ.
ಹೊಸದಾದ ಔಷಧದ ವರ್ಗಗಳಲ್ಲಿ ಸೇರಿರುವವೆಂದರೆ:
- ವ್ಯವಸ್ಥಿತ ಅಸಿಡೋಸಿಸ್ನ ಹೆಚ್ಚಿನ ಗಂಡಾಂತರವುಂಟಾಗುತ್ತಿದ್ದರಿಂದಾಗಿ ಥೈಜೋಲಿಡೈನಿಡಿಯೋನ್ಗಳು (TZDಗಳು) (ರೋಸಿಗ್ಲಿಟಾಜೋನ್, ಪೈಯೋಗ್ಲಿಟಾಜೋನ್, ಮತ್ತು ಟ್ರೋಜಿಗ್ಲಿಟಾಜೋನ್ -- ಕೊನೆಯದಾಗಿ, ರೆಜುಲಿನ್ ನಂತೆ, ಯುಎಸ್ ಮಾರುಕಟ್ಟೆಯಿಂದ ವಾಪಸು ತೆಗೆದುಕೊಳ್ಳಲಾಯಿತು. ಟಿಶ್ಯೂಇನ್ಸುಲಿನ್ಗಳ ಹೆಚ್ಚಳದಿಂದಾಗಿ ಜೀನ್ನ ಹಾವಭಾವಗಳಲ್ಲಿ ದುಷ್ಪರಿಣಾಮ ಬೀರುತ್ತಿತ್ತು.
- α-ಗ್ಲೂಕೋಸೈಡೇಸ್ ಇನ್ಹಿಬಿಟರ್ಸ್ (ಅಕಾರ್ಬೋಸ್ ಮತ್ತು ಮಿಗ್ಲಿಟಾಲ್)ಗಳು ಗ್ಲೂಕೋಸ್ನ್ನು ಹೊಂದಿರುವ ನ್ಯೂಟ್ರಿಯಂಟ್ಸ್ಗಳನ್ನು ಹೀರಿಕೊಳ್ಳುವಲ್ಲಿ ಮಧ್ಯಸ್ಥವಹಿಸುತ್ತವೆಯಲ್ಲದೆ ಕೆಲವು ಪ್ರಮಾಣದ ಗ್ಲೂಕೋಸ್ನ್ನು (ಅಥವಾ ನಿಧಾನಿಸುತ್ತದೆ) ಹೀರಿಕೊಳ್ಳುವುದನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
- ಮೆಗ್ಲಿಟಿನೈಡ್ಗಳು ಸ್ರವಿಸುವ ಇನ್ಸುಲಿನ್ಗಳು (ನೇಟ್ಗ್ಲಿನೈಡ್, ರೆಪಾಗ್ಲೈನೈಡ್, ಮತ್ತು ಅವುಗಳ ಅನಲಾಗ್) ತಕ್ಷಣವೇ ಬಿಡುಗಡೆಗೊಳಿಸುತ್ತದೆ; ಅವುಗಳನ್ನು ಆಹಾರದ ಜತೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬಹುದು, ಇಲ್ಲವಾದಲ್ಲಿ ಸಲ್ಫೋನಿಲೂರಿಯಾಸ್ ಆಹಾರದ ಮೊದಲೇ (ಔಷಧಿಯನ್ನು ಆಧರಿಸಿ ಕೆಲವು ಬಾರಿ ಒಂದು ಗಂಟೆ ಮೊದಲೆ) ತೆಗೆದುಕೊಳ್ಳುವುದು ಕಡ್ಡಾಯವಾಗಿದೆ.
- ಪೆಪ್ಟೈಡ್ ಸಮಾನವಸ್ತುಗಳು ಅನೇಕ ವಿಧದಲ್ಲಿ ಕೆಲಸ ಮಾಡುತ್ತವೆ:
- ಇಂಕ್ರೆಟಿನ್ ಮಿಮೆಟಿಕ್ಸ್ಗಳು ಇನ್ನಿತರೆ ಅಡ್ಡಪರಿಣಾಮಗಳಲ್ಲಿ ಬೀಟಾ ಕೋಶಗಳಿಂದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಗ್ಲೂಕ್ಯಾಗಾನ್-ತರಹದ ಪೆಪ್ಟೈಡ್ (ಜಿಎಲ್ಪಿ) ಅನಲಾಗ್ ಎಕ್ಸೆನಾಟೈಡ್ಗಳು ಸೇರಿದಂತೆ, ಕೆಲವು ಬಾರಿ ಇದನ್ನು ಹಲ್ಲಿಗಳ ಉಗುಳು ಗೆ ಹೋಲಿಸಲಾಗುತ್ತಿತ್ತು, ಇದನ್ನು ಮೊದಲಬಾರಿಗೆ ಗಿಲಾ ಮಾನ್ಸಸ್ಟರ್ನ ಜೊಲ್ಲುವಿನಲ್ಲಿ ಕಂಡುಹಿಡಿಯಲಾಯಿತು
- ಡೈಪೆಪ್ಟೈಡಿಲ್ ಪೆಪ್ಟಿಡೇಸ್-4 (ಡಿಪಿಪಿ-4) ತೆಗೆದುಕೊಳ್ಳುವವರಲ್ಲಿ ಅವುಗಳ ಚಟುವಟಿಕೆಯ ಮಟ್ಟವನ್ನು ಕಡಿಮೆಗೊಳಿಸುವುದರಿಂದ ಇಂಕ್ರೆಟಿನ್ ಮಟ್ಟವು (ಸಿಟಗ್ಲಿಪ್ಟಿನ್) ಹೆಚ್ಚಾಗುತ್ತದೆ.
- ಅಮೈಲಿನ್ ಎಗೊನಿಸ್ಟ್ ಅನಲಾಗ್ ಹೊಟ್ಟೆಯ ಖಾಲಿಯಾಗುವಿಕೆಯನ್ನು ನಿಧಾನಗೊಳಿಸುತ್ತದೆ ಮತ್ತು ಗ್ಲುಕಗನ್ (ಪ್ರಮ್ಲಿಂಟೈಡ್) ಅನ್ನು ನಿಗ್ರಹಿಸುತ್ತದೆ.
ಬಾಯಿಯ ಮೂಲಕ[ಬದಲಾಯಿಸಿ]
ರ್ಯಾಂಡಮೈಸ್ಡ್ ಕಂಟ್ರೋಲ್ಡ್ ಟ್ರಯಲ್ಸ್ನ ವ್ಯವಸ್ಥಿತ ಪರಿಶೀಲನೆಯು ಎರಡನೆ ವಿಧದ ಮಧುಮೇಹವಿರುವ, ವಿಶೇಷವಾಗಿ ಅದರ ಆರಂಭಿಕ ಹಂತದಲ್ಲಿರುವವರಿಗೆ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಸೆಕೆಂಡ್-ಜನರೇಶನ್ ಸಲ್ಫೊನೈಲುರಿಯಾಸ್ ಯೋಗ್ಯವಾದ ಅಯ್ಕೆಗಳೆಂದು ಕಂಡುಹಿಡಿಯಿತು.[೭೦] ಇಲ್ಲಿನ ಬಹಳಷ್ಟು ಏಜೆಂಟ್ಗಳಲ್ಲಿ ಸ್ವಲ್ಪ ಸಮಯದ ನಂತರ ಪ್ರತಿಕ್ರಿಯ ವಿಫಲತೆಯು ತಿಳಿದುಬರುವುದಿಲ್ಲ: ಮಧುಮೇಹ ಪ್ರತಿರೋಧ ಔಷಧಿಯ ಆರಂಭಿಕ ಆಯ್ಕೆಯನ್ನು ರ್ಯಾಂಡಮೈಸ್ಡ್ ಕಂಟ್ರೋಲ್ಡ್ ಟ್ರಯಲ್ನಲ್ಲಿ ಹೋಲಿಕೆ ಮಾಡಲಾಗಿದ್ದು, ಅವು "ಏಕರೂಪ ಚಿಕಿತ್ಸೆಯ ಒಟ್ಟಾರೆ ಘಟನೆಯ ವಿಫಲತೆಯನ್ನು 5 ವರ್ಷಗಳಿಗೆ ರೊಸಿಗ್ಲಿಟಝೋನ್ ಶೇ. 15, ಮೆಟ್ಫಾರ್ಮಿನ್ ಶೇ. 21, ಮತ್ತು ಗ್ಲೈಬುರೈಡ್ ಶೇ. 34" ಎಂದು ಕಂಡುಕೊಳ್ಳಲಾಗಿದೆ.[೭೧]
ರೋಸಿಗ್ಲಿಟಾಝೋನ್ ಅನ್ನು ಬಳಸಲ್ಪಡದೇ ಇರುವವರಲ್ಲಿಗಿಂತ ಬಳಸಲ್ಪಡುತ್ತಿರುವವರಲ್ಲಿ ತೂಕದಲ್ಲಿ ಹೆಚ್ಚಳ ಮತ್ತು ಬಾವು ಕಂಡುಬಂದಿದೆ.[೭೧] ರೊಸಿಗ್ಲಿಟಾಝೋನ್ಗಳಿಂದಾಗಿ ಕಾರ್ಡಿಯೋವ್ಯಾಸ್ಕುಲರ್ನಿಂದಾಗಿ ಮೃತಪಡುವ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆಯಾದರೂ, ಇದಕ್ಕೆ ಈ ಔಷಧಿಯೇ ಕಾರಣವೆಂಬುದು ಇನ್ನು ಸ್ಪಷ್ಟವಾಗಿಲ್ಲ.[೭೨] ಪಿಯೋಗ್ಲೈಟಾಝೋನ್ ಮತ್ತು ರೊಸಿಗ್ಲಿಟಾಝೋನ್ಗಳು ಕೂಡ ಗಾಯಗಳನ್ನು ಹೆಚ್ಚಿಸುವ ಅಪಾಯವಿದೆ.[೭೩][೭೪]
ಹೃದಯ ವೈಫಲ್ಯದಂತಹ ಕಾಯಿಲೆ ಹೊಂದಿರುವವರಿಗೆ ಕೂಡ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅತ್ಯಂತ ಉತ್ತಮ ಸೈರಣೆಯ ಔಷಧವಾಗಿದೆ.[೭೫]
ಅನೇಕ ವಿಧವಾದ ಲಭ್ಯವಿರುವ ಏಜೆಂಟ್ಗಳು ಗೊಂದಲವನ್ನುಂಟುಮಾಡಬಹುದು ಹಾಗೆಯೇ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಚಿಕಿತ್ಸಾ ವ್ಯತ್ಯಾಸಗಳಿಂದಾಗಿ ತೊಂದರೆಗಳು ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಪ್ರಸ್ತುತ, 2ನೇ ವಿಧದ ಮಧುಮೇಹದ ನಿವಾರಣೆಯ ಔಷಧಿಗಳ ಆಯ್ಕೆಯು ಅಪರೂಪವಾಗಿ ಬಹಳ ಸರಳವಾಗಿವೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ಪುನಾರವರ್ತಿತ ಪರೀಕ್ಷೆಗಳು ಮತ್ತು ಹೊಂದಾಣಿಕೆಗಳ ಅಂಶಗಳನ್ನು ಹೊಂದಿವೆ.
ಚುಚ್ಚುಮದ್ದಾಗಿ ನೀಡಬಹುದಾದ ಪೆಪ್ಟೈಡ್ ಸಮಾನವಸ್ತುಗಳು[ಬದಲಾಯಿಸಿ]
ಇನ್ನಿತರ ರೋಗನಿರೋಧಕ ಔಷಧಿಗೆ ಹೋಲಿಸಿದಲ್ಲಿ DPP-4 ಇನ್ಹಿಬಿಟರ್ಸ್ 0.74% (ಪಾಯಿಂಟ್ಸ್)ಗಿಂತ HbA1c ಕಡಿಮೆ ಇದೆ.[೭೬] GLP-1 ಅನಲಾಗ್ಸ್ನ್ನು ಸೇವಿಸುವುದರ ಪರಿಣಾಮವಾಗಿ ದೇಹ ತೂಕ ಕಡಿಮೆ ಮತ್ತು ಗ್ಯಾಸ್ಟ್ರೋಇಂಟೆಸ್ಟೈನಲ್ ಅಡ್ಡ ಪರಿಣಾಮಗಳು, ಹಾಗೆಯಾ DPP-4 ಸೇವಿಸುವರ ತೂಕವ ಸ್ಥಿರವಾಗಿರುತ್ತದೆ ಮತ್ತು ಸೋಂಕು ಮತ್ತು ತಲೆನೋವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಆದರೆ ಎರಡೂ ವರ್ಗಗಳಲ್ಲಿ ಇನ್ನಿತರೆ ರೋಗನಿರೋಧಕ ಔಷಧಗಳನ್ನು ಪರ್ಯಾಯವಾಗಿ ನೀಡಬೇಕಿದೆ.
ಇನ್ಸುಲಿನ್[ಬದಲಾಯಿಸಿ]
ಕೆಲವೇ ಪ್ರಕರಣಗಳಲ್ಲಿ ಒಂದು ವೇಳೆ ಆಂಟಿಡಯಾಬಿಟಿಕ್ ಔಷಧವು ವಿಫಲವಾದಲ್ಲಿ (ಉದಾಹರಣೆಗೆ ಚಿಕಿತ್ಸಾ ಫಲಿತಾಂಶವು ಸಿಗದಿದ್ದಲ್ಲಿ), ಇನ್ಸುಲಿನ್ ಥೆರಪಿಯು ಅವಶ್ಯಕವಾಗಬಹುದು– ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಯನ್ನು ಅಥವಾ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಯನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು ಸಾಮಾನ್ಯವಾಗಿ ಬಾಯಿ ಮೂಲಕ ಔಷಧ ಸೇವನೆಯ ಥೆರಪಿಯನ್ನು ನೀಡಬೇಕಾಗುತ್ತದೆ.[೭೭][೭೮]
ಸಾಮಾನ್ಯವಾಗಿ ದಿನದ ಒಟ್ಟು ಇನ್ಸುಲಿನ್ ಔಷಧಿಯ ಪ್ರಮಾಣವು 0.6 U/ಕಿಗ್ರಾಂನಷ್ಟಾಗಿರುತ್ತದೆ.[೭೯] ಆದರೆ, ಇನ್ಸುಲಿನ್ ತಡೆದುಕೊಳ್ಳುವ ಸಾಮರ್ಥ್ಯವು ಸೇರಿದಂತೆ ಸಮಯ ಪಾಲನೆ ಮತ್ತು ನಿಗದಿತ ಪ್ರಮಾಣವು ಅವರ ಆಹಾರ ಪರ್ಥ್ಯ(ಸಂಯೋಜನೆ, ಪ್ರಮಾಣ, ಮತ್ತು ಸಮಯ)ವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಹೆಚ್ಚಿನ ಸಮಸ್ಯೆಯನ್ನು ಗುರುತಿಸಿದ್ದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಔಷಧಿ ಸೇವನೆಯನ್ನು ಈ ರೀತಿಯಾಗಿ ವಿವರಿಸಲಾಗುತ್ತದೆ:[೮೦]
- ಪುರುಷರಿಗೆ, [(ಫಾಸ್ಟಿಂಗ್ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ [ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್]–5)x2] x (ತೂಕ [ಕಿಗ್ರಾಂ]÷(14.3xಎತ್ತರ [ಮೀ])–ಎತ್ತರ [ಮೀ])
- ಮಹಿಳೆಯರಿಗೆ, [(ಫಾಸ್ಟಿಂಗ್ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ [ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್]–5)x2] x (ತೂಕ [ಕಿಗ್ರಾಂ]÷(13.2xಎತ್ತರ [ಮೀ])–ಎತ್ತರ [ಮೀ])
ಈ ಸೂಚಿತ ಇನ್ಸುಲಿನ್ ಪಥ್ಯಕ್ರಮಗಳನ್ನು ಆಗಾಗ್ಗೆ ರೋಗಿಗಳ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದ ಪಟ್ಟಿಯನ್ನು ಅನುಸರಿಸಿ ಆಯ್ಕೆಮಾಡಿಕೊಳ್ಳಲಾಗುತ್ತದೆ.[೮೧] ಸಾಮಾನ್ಯವಾಗಿ, ಬಾಯಿ ಮೂಲಕ ಸೇವಿಸಲು ಆಗದ ರೋಗಿಗಳಲ್ಲಿ ರಾತ್ರಿಯ ಇನ್ಸುಲಿನ್ ನೀಡುವುದು ತುಂಬಾ ಒಳ್ಳೆಯದು.[೮೨] ಮೆಟಾಫಾರ್ಮಿನ್ ಗಿಂತ ರಾತ್ರಿವೇಳೆ ತೆಗೆದುಕೊಳ್ಳುವ ಇನ್ಸುಲಿನ್ ಉತ್ತಮ ಸಲ್ಫೋನಿಲೂರಿಯಗಳಿಂದ ಸಂಯುಕ್ತಗೊಂಡಿದೆ.[೭೯] ರಾತ್ರಿ ತೆಗೆದುಕೊಳ್ಳುವ ಸೂಚಿತ ಪ್ರಮಾಣದ ಔಷಧಿಯು (IU/d ನಂತೆ ಅಳೆದ) ಊಟದ ಮುಂಚೆ ಇದ್ದ ಗ್ಲೂಕೋಸ್ (ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ನಂತೆ ಅಳೆದ) ಮಟ್ಟಕ್ಕೆ ಸಮನಾಗಿರಲೇಬೇಕು. ಒಂದು ವೇಳೆ ಉಪವಾಸದ ನಂತರದ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್ ನಲ್ಲಿ ತಿಳಿಯಲ್ಪಟ್ಟರೆ, ಮಿಲಿಮೋಲಾರ್/ಲೀಟರ್ಗೆ ಬದಲಾಯಿಸಲು 0.05551 ನಿಂದ ಗುಣಿಸಬೇಕು.[೮೩]
ಯಾವಾಗ ರಾತ್ರಿ ತೆಗೆದುಕೊಳ್ಳುವ ಇನ್ಸುಲಿನ್ ಅಸಮರ್ಪಕವಾಗಿರುತ್ತದೆಯೋ ಆಗ ಈ ಆಯ್ಕೆಗಳು ಸೇರಿಕೊಳ್ಳುತ್ತವೆ:
- ತಾತ್ಕಾಲಿಕ ಮತ್ತು ಮಧ್ಯದಲ್ಲಿ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ನ ನಿರ್ಧಿಷ್ಟ ಅನುಪಾತದೊಂದಿಗೆ ಪ್ರಿಮಿಕ್ಸ್ಡ್ ಇನ್ಸುಲಿನ್: ಇದು ದೀರ್ಘಕಾಲೀನ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ಗಿಂತ ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿ, ಅದರೆ ಇದು ಹೆಚ್ಚಾದ ಹೈಪೊಗ್ಲೈಸೇಮಿಯಾ ಜೊತೆಗೆ ಸೇರಿಕೊಂಡಿರುತ್ತದೆ.[೮೪][೮೫].[೮೬] ಒಂದು ವೇಳೆ ಉಪವಾಸದ ನಂತರ ಪ್ಲಾಸ್ಮ ಗ್ಲೂಕೋಸ್ ಮೌಲ್ಯವು 180 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್ ಕ್ಕಿಂತ ಕಡಿಮೆಯಿದ್ದರೆ ಆರಂಭಿಕ ಒಟ್ಟು ಪ್ರತಿದಿನದ ಬೈಫೇಸಿಕ್ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವು 10 ಯೂನಿಟ್ಗಳಾಗಿರುತ್ತದೆ ಅಥವಾ ಪ್ಲಾಸ್ಮ ಗ್ಲೂಕೋಸ್ ಮೌಲ್ಯವು 180 ಮಿ.ಗ್ರಾಂ/ಡೆಸಿಲೀಟರ್ ಕ್ಕಿಂತ ಕಡಿಮೆಯಾದರೆ, ಪ್ರತಿದಿನಕ್ಕೆ 12 ಯೂನಿಟ್ಗಳು".[೮೫] ಟೈಟ್ರೀಕರಿಸಲು ನಿರ್ಧಿಷ್ಟ ಇನ್ಸುಲಿನ್ ಅನುಪಾತಕ್ಕೆ ಒಂದು ಮಾರ್ಗದರ್ಶಿ ಇದೆ.[೮೧]
- ಇನ್ಸುಲಿನ್ ಗ್ಲಾರ್ಗೈನ್ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಡೆಟೆಮಿರ್ಗಳು ದೀರ್ಘ ಸಮಯದವರೆಗೆ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತವೆ. ಕೊಚ್ರೇನ್ ಕೊಲ್ಯಾಬೊರೇಶನ್ ನಡೆಸಿದ ರ್ಯಾಂಡಮೈಸ್ಡ್ ಕಂಟ್ರೋಲ್ಡ್ ಟ್ರಯಲ್ಸ್ನ ಮೆಟಾ-ಅನಲಿಸಿಸ್ನಿಂದಾಗಿ "ಡಯಾಬಿಟಿಸ್ ಮೆಲಿಟಸ್ ಟೈಪ್ 2 ಇರುವ ರೋಗಿಗಳಿಗೆ ಧೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ನಿಂದ ಚಿಕಿತ್ಸೆ ನೀಡುವುದರಿಂದ ತೀರಾ ಕಡಿಮೆ ವೈದ್ಯಕೀಯ ಉಪಯೋಗವಿದೆ" ಎಂದು ಕಂಡುಬಂದಿದೆ.[೮೭] ತೀರಾ ಇತ್ತಿಚೆಗೆ ನಡೆಸಿದ ಒಂದು ರ್ಯಾಂಡಮೈಸ್ಡ್ ಕಂಟ್ರೋಲ್ಡ್ ಟ್ರಯಲ್ನಿಂದಾಗಿ ತಿಳಿದುಬಂದ ಅಂಶವೆಂದರೆ ಧೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ಗಳು ಕಡಿಮೆ ಪರಿಣಾಮಕಾರಿಯೆಂದು ಕಂಡರೂ, ಅವುಗಳು ದುರ್ಬಲಗೊಂಡ ಹೈಪೊಗ್ಲೈಸೆಮಿಕ್ ಎಪಿಸೋಡ್ಗಳೊಂದಿಗೆ ಗುರುತಿಸಿಕೊಂಡಿರುತ್ತವೆ.[೮೪]
- ಟೈಪ್ 2 ಡಯಬಿಟಿಸ್ಗೆ ಈಗ ಇನ್ಸುಲಿನ್ ಪಂಪ್ ಚಿಕಿತ್ಸೆಯು ನಿಧಾನವಾಗಿ ಜನಪ್ರಿಯವಾಗುತ್ತಿದೆ.ಪ್ರಕಟಣೆಗೊಂಡ ಒಂದು ಮೂಲ ಅಧ್ಯಯನದಂತೆ, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಅಂಶವನ್ನು ಕಡಿಮೆಗೊಳಿಸುವುದಲ್ಲದೆ, ನ್ಯೂರೋಪ್ಯಾಥಿಕ್ ನೋವು ಕಡಿಮೆಗೊಂಡ ಮತ್ತು ಲೈಂಗಿಕ ಕ್ರಿಯೆಯಲ್ಲಿ ಕೂಡ ಸುಧಾರಣೆಗಳು ಕಂಡು ಬಂದಿರುವ ಫಲಪ್ರದಾಯಕವಾದ ಸಾಕ್ಷ್ಯಗಳು ಲಭಿಸಿವೆ.[೮೮]
ಉದರ ಸಂಬಂಧಿ ಬೈಪಾಸ್ ಸರ್ಜರಿ[ಬದಲಾಯಿಸಿ]
ಉದರ ಸಂಬಂಧಿ ಬೈಪಾಸ್ ಸರ್ಜರಿ ಪ್ರಕ್ರಿಯೆಗಳು ಆಯ್ದ ಪ್ರಕ್ರಿಯೆಯಾಗಿದ್ದು ಈ ಶಸ್ತ್ರ ಕ್ರಿಯೆಯನ್ನು ಯಾವರೀತಿಯ ರೋಗಿಗಳಿಗೆ ನಡೆಸಬೇಕು ಎಂಬುದಕ್ಕೆ ಏಕ ರೂಪ ನಿಯಮ ಇನ್ನೂ ದೊರೆತಿಲ್ಲ. ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ, 99-100% ರಷ್ಟು ವಿಧಗಳನ್ನು ಇನ್ಸುಲಿನ್ ನಿರೋಧತೆಯಿಂದಲೂ ಮತ್ತು 80-90%ರಷ್ಟು ಮಧುಮೇಹ 2ನ್ನು ಔಷಧೋಪಚಾರಗಳಿಂದಲೂ ನಿಯಂತ್ರಿಸಬಹುದು. 1991ರಂದು, NIH(ರಾಷ್ಟ್ರೀಯ ಆರೋಗ್ಯ ಸಂಸ್ಥೆ) ಸ್ಥೂಲಕಾಯರಿಗೆ ನಡೆಸುವ ಉದರ-ಕರಳು ಸಂಬಂಧಿ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಎಂಬ ವಿಷಯದ ಮೇಲೆ ನಡೆಸಿದ ಒಮ್ಮತ ಸಮ್ಮೇಳನದ ಪ್ರಕಾರ ನಿರ್ಣಾಯಕ ದೈಹಿಕ ಸೂಚ್ಯಂಕ (BMI)ವನ್ನು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ನಡೆಸುವಾಗ 40 ರಿಂದ 35ಕ್ಕೆ ಇಳಿಸುವುದು ಉತ್ತಮ ಎಂದು ಸೂಚಿಸಿದೆ. ಇತ್ತೀಚೆಗೆ, ಬಾರಿಯಾಟ್ರಿಕ್ ಸರ್ಜರಿಯ ಅಮೇರಿಕನ್ ಸಂಸ್ಥೆ (ASBS) ಮತ್ತು ASBS ಫೌಂಡೇಶನ್ ಸಲಹೆ ನೀಡಿರುವಂತೆ ತೀವ್ರ ರೋಗಾವಸ್ಥೆಯಲ್ಲಿರುವ ವ್ಯಕ್ತಿಗಳ ದೈಹಿಕ ಸೂಚ್ಯಂಕವು 30ಕ್ಕಿಂತ ಕಡಿಮೆ ಇರಬೇಕು ಎಂದು ಸೂಚಿಸಿದೆ.[೮೯] ಸ್ವೀಡಿಶ್ ನ ಸ್ಥೂಲತೆ ವಿಷಯಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಅಧ್ಯಯನದ ನಂತರ ಮಧುಮೇಹ 2 ರಲ್ಲಿ ಉದರ ಬೈಪಾಸ್ ಸರ್ಜರಿಯ ಪಾತ್ರ ಎಂಬ ವಿಷಯದ ಚರ್ಚೆ ವ್ಯಾಪಕವಾಗಿ ಬೆಳೆದಿದೆ. ಅತಿ ದೊಡ್ಡ ಸರಣಿಯು ತೋರಿಸಿರುವಂತೆ ಬೈಪಾಸ್ ಮಾಡಿಸಿಕೊಂಡ ರೋಗಿಗಳಲ್ಲಿ ಕೇವಲ 2 ವರ್ಷಗಳಲ್ಲಿ ಮಧುಮೇಹ 2 ಕಡಿಮೆಯಾಗಿದ್ದು (ಇದರ ಅನುಪಾತ0.14 ಇತ್ತು) ಮತ್ತು 10 ವರ್ಷಗಳಲ್ಲಿ (ಇದರ ಅನುಪಾತ 0.25 ಆಗಿತ್ತು).[೯೦]
ಗ್ರೀನ್ ವಿಲ್ಲಿ (US) ನಡೆಸಿರುವ 20 ವರ್ಷಗಳ ಅಧ್ಯಯನ ಕಂಡುಕೊಂಡಂತೆ ಮಧುಮೇಹ 2ನೆಯ ವಿಧ ಇರುವ 80% ರೋಗಿಗಳಿಗೆ ಶಸ್ತ್ರ ಚಿಕಿತ್ಸೆಗಿಂತ ಮುಂಚೆ ಗ್ಲ್ಯೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು ಇನ್ಸುಲಿನ್ ಅಥವಾ ಇನ್ನಾವುದೇ ಬಾಹ್ಯ ಮೂಲಗಳ ಅವಶ್ಯಕತೆ ಇಲ್ಲ. ಅಧ್ಯಯನದ ಪ್ರಕಾರ ಶಸ್ತ್ರ ಚಿಕಿತ್ಸೆಯಾಗಿರುವ ಬಹಳಷ್ಟು ವ್ಯಕ್ತಿಗಳಲ್ಲಿ ತೂಕ ಕಡಿಮೆಯಾಗುವುದನ್ನು ಕಾಣಬಹುದು.
20ವರ್ಷಗಳಿಂದ ಧೀರ್ಘಕಾಲದ ಮಧುಮೇಹ ಇರುವ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ 20% ರಷ್ಟು ರೋಗಿಗಳು ಬೈಪಾಸ್ ಶಸ್ತ್ರ ಚಿಕಿತ್ಸೆಗೆ ತಕ್ಕ ಪ್ರತಿಕ್ರಿಯೆ ನೀಡುವುದಿಲ್ಲ.[೯೧]
ಜನವರಿ 2008ರಲ್ಲಿ, ಅಮೇರಿಕಾ ವೈದ್ಯಕೀಯ ಸಂಘ(ಜೆಎಎಮ್ಎ)ವು ಸ್ಥೂಲಕಾಯವಿರುವ ಮಧುಮೇಹ 2ನೆಯ ವಿಧದ ರೋಗಿಗಳಲ್ಲಿ ಲ್ಯಾಪ್ರೊಸ್ಕೊಪಿಕ್ ಹೊಂದಾಣಿಕೆ ಉದರ ಬಂಧನದ ನಿಯಂತ್ರಿತ ಹೋಲಿಕೆ ಪರೀಕ್ಷೆಯನ್ನು ಮಾಡಿದೆ. ಈ ಪರೀಕ್ಷೆಗೆ ಒಳಪಡಿಸಿದ ಎರಡು ವರ್ಷಗಳಲ್ಲಿ ನಿಯಂತ್ರಿತ ಹೋಲಿಕೆ ಪರೀಕ್ಷೆಯಂತೆ ಲ್ಯಾಪ್ರೊಸ್ಕೊಪಿಕ್ ಹೊಂದಾಣಿಕೆ ಉದರ ಬಂಧನವು ಮದುಮೇಹ 2ನೆಯ ವಿಧವನ್ನು ನಿವಾರಿಸುವಲ್ಲಿ ಯಶಸ್ವಿಯಾಗಿದೆ.[೯೨] ಸರಾಸರಿ 41.3%ನಷ್ಟು ಅಪಾಯದ ಮಟ್ಟವು ಕಡಿಮೆಯಾಯಿತು. ಈ ಅಧ್ಯಯನದಲ್ಲಿ ಒಂದೇ ರೀತಿಯ ತೊಂದರೆಯನ್ನು ಅನುಭವಿಸುವವರಲ್ಲಿ (87.0% ರಷ್ಟು ಮಧುಮೇಹ 2 ಇರುವವರಲ್ಲಿ), 60%.ರಷ್ಟು ತೊಂದರೆ ನಿಖರವಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ . 1.7ರಷ್ಟು ರೋಗಿಗಳು ತಮ್ಮ ಅನಕೂಲಕ್ಕೆ ಚಿಕಿತ್ಸೆ ಪಡೆಯಬೇಕಾಗಿದೆ (ಚಿಕಿತ್ಸೆ ಪಡೆಯಬೇಕಾದವರ ಸಂಖ್ಯೆ =1.7) ಈ ಫಲಿತಾಂಶಗಳನ್ನು ರೋಗಿಯ CIN 2-3ನೇ ಹಂತದ ಯಾವ ಅಪಾಯದಲ್ಲಿ ಇರುವನೆಂದು ತಿಳಿದು, ಸೋಂಕಿನ ಮಟ್ಟವನ್ನು ತುಲನೆ ಮಾಡಲು ಇಲ್ಲಿ ಕ್ಲಿಕ್ ಮಾಡಿ.
ಈ ಫಲಿತಾಂಶಗಳು ಮಧುಮೇಹ 2ನೆಯ ವಿಧದ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾವಿಧಾನಕ್ಕೆ ಇಲ್ಲಿಯವರೆಗೂ ಯಾವುದೇ ರೀತಿಯ ವೈದ್ಯಕೀಯ ಮಟ್ಟಕ್ಕೆ ಬೆಳೆಯದಿರುವುದಕ್ಕೆ ಇದರ ಬಗ್ಗೆ ಇರುವ ಅಸ್ಪಷ್ಟತೆ ಕಾರಣವಾಗಿದೆ. ಈ ಕಾರಣದಿಂದ, ಮಧುಮೇಹ ರೋಗವನ್ನು ಶಸ್ತ್ರ ಚಿಕಿತ್ಸೆಯಿಂದ ಗುಣಪಡಿಸುವುದು ಕೇವಲ ಪ್ರಾಯೋಗಿಕ ಎಂದು ಪರಿಗಣಿಸಲಾಗಿದೆ.
ಸಾಂಕ್ರಾಮಿಕಶಾಸ್ತ್ರ[ಬದಲಾಯಿಸಿ]
ಉತ್ತರ ಅಮೇರಿಕಾದಲ್ಲಿ ಅಂದಾಜು ಮಾಡಿರುವಂತೆ 23.6 ಮಿಲಿಯನ್ ನಷ್ಟು ಜನರು (ಜನಸಂಖ್ಯೆಯ 7.8% ) ಮಧುಮೇಹ 2ನೆಯ ವಿಧದಿಂದ ಬಳಲುತ್ತಿದ್ದು 17.9 ಮಿಲಿಯನ್ ಜನರನ್ನು ವೈದ್ಯಕೀಯ ಪರೀಕ್ಷೆಗೆ ಒಳಪಡಿಸಿದಾಗ ಅವರಲ್ಲಿ,[೯೩]90% ರಷ್ಟು ಮಧುಮೇಹ 2 ರೋಗಿಗಳಾಗಿರುವುದು ಕಂಡುಬಂದಿದೆ.[೯೪] 1990ಮತ್ತು 2005ರಲ್ಲಿ CDCಯ ಪ್ರಕಾರ ಈ ದರ ಸಾಂಕ್ರಾಮಿಕ ರೋಗದಂತೆ ಹೆಚ್ಚಾಗುತ್ತಿದೆ.[೯೫] ಸಾಂಪ್ರದಾಯಿಕವಾಗಿ ಮಧುಮೇಹ 2ನೆಯ ವಿಧವನ್ನು ವಯಸ್ಕರ ವ್ಯಾಧಿ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಆದರೆ ಚಿಕ್ಕ ಪ್ರಾಯದಲ್ಲಿ ಜೀವನ ಶೈಲಿಯ ಬದಲಾವಣೆ ಮತ್ತು ಆಹಾದ ವಿಧಾನದಲ್ಲಿನ ಬದಲಾವಣೆಗಳಿಂದ ಈ ರೋಗದ ದರವು ಸ್ಥೂಲಕಾಯವಿರುವ [೯೬] ಚಿಕ್ಕ ಮಕ್ಕಳಲ್ಲಿ ಗಣನೀಯವಾಗಿ ಹೆಚ್ಚುತ್ತಿದೆ.[೯೭]
ಉತ್ತರ ಅಮೇರಿಕನ್ನರಲ್ಲಿ ಸುಮಾರು 90–95% ರಷ್ಟು ಜನರು ಮಧುಮೇಹ 2ನೆಯ ವಿಧದ ರೋಗಿಗಳಾಗಿದ್ದಾರೆ [೯೮].ಇವರಲ್ಲಿ 65 ವಯೋಮಾನದ 20% ಮಧುಮೇಹ 2ನೆಯ ವಿಧದ ರೋಗಿಗಳಾಗಿದ್ದಾರೆ.
ಪ್ರಪಂಚದ ಇನ್ನುಳಿದ ಭಾಗಗಳಲ್ಲಿ ಮಧುಮೇಹ 2ನೆಯ ವಿಧ ಭಾಗಶಃ ವ್ಯತ್ಯಾಸವನ್ನು ಹೊಂದಿದ್ದು, ಇದಕ್ಕೆ ಕಾರಣ ಪರಿಸರದ ಅಂಶಗಳು ಮತ್ತು ಜೀವನ ಶೈಲಿ ಕಾರಣ ಎನ್ನಲಾಗಿದೆ. ಇಂದು ವಿಶ್ವದಾದ್ಯಂತ 150 ಮಿಲಿಯನ್ಗಿಂತ ಅಧಿಕ ಜನರು ಮಧುಮೇಹ ತೊಂದರೆಯಿಂದ ಬಳಲುತ್ತಿದ್ದು 2025ರ ಹೊತ್ತಿಗೆ ಇದರ ಸಂಖ್ಯೆ ದ್ವಿಗುಣಗೊಳ್ಳುವ ಸಾಧ್ಯತೆ ಇದೆ.[೯೮]
ಆಕರಗಳು[ಬದಲಾಯಿಸಿ]
- ↑ "Diabetes Blue Circle Symbol". International Diabetes Federation. 17 March 2006. Archived from the original on 5 ಆಗಸ್ಟ್ 2007. Retrieved 29 ಜುಲೈ 2010.
- ↑ ರಾಬಿನ್ಸ್ ಅಂಡ್ ಕಾಟ್ರನ್, ಫ್ಯಥಾಲಾಜಿಕ್ ಬೇಸಿಕ್ ಆಫ್ ಡಿಸೀಸ್, 7ನೆಯ ಆವೃತ್ತಿ ಪುಟಗಳು 1194-1195.
- ↑ ಬ್ರಿಯಾನ್ ಜೆ. ವೆಲ್ಚ್, ಎಮ್ಡಿ ಮತ್ತು ಇವಾನಾ ಝಿಬ್, ಎಮ್ಡಿ: ಕೇಸ್ ಸ್ಟಡಿ: ಡಯಾಬಿಟಿಕ್ ಕೀಟೊಅಸಿಡೋಸಿಸ್ ಇನ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್: “ಲುಕ್ ಅಂಡರ್ ದಿ ಶೀಟ್ಸ್”, ಕ್ಲಿನಿಕಲ್ ಡಯಾಬಿಟಿಸ್ , ಅಕ್ಟೋಬರ್ 2004, ಸಂಪುಟ. 22 ಸಂಖ್ಯೆ. 4, 198-200
- ↑ Cooke DW, Plotnick L (2008). "Type 1 diabetes mellitus in pediatrics". Pediatr Rev. 29 (11): 374–84, quiz 385. doi:10.1542/pir.29-11-374. PMID 18977856.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ ೫.೦ ೫.೧ ೫.೨ Risérus U, Willett WC, Hu FB (2009). "Dietary fats and prevention of type 2 diabetes". Progress in Lipid Research. 48 (1): 44–51. doi:10.1016/j.plipres.2008.10.002. PMC 2654180. PMID 19032965.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ ೬.೦ ೬.೧ Mozaffarian D, Kamineni A, Carnethon M, Djoussé L, Mukamal KJ, Siscovick D (2009). "Lifestyle risk factors and new-onset diabetes mellitus in older adults: the cardiovascular health study". Archives of Internal Medicine. 169 (8): 798–807. doi:10.1001/archinternmed.2009.21. PMC 2828342. PMID 19398692.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Centers for Disease Control and Prevention (CDC) (2004). "Prevalence of overweight and obesity among adults with diagnosed diabetes—United States, 1988–1994 and 1999–2002". MMWR. Morbidity and Mortality Weekly Report. 53 (45): 1066–8. PMID 15549021.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Arlan Rosenbloom, Janet H Silverstein (2003). Type 2 Diabetes in Children and Adolescents: A Clinician's Guide to Diagnosis, Epidemiology, Pathogenesis, Prevention, and Treatment. American Diabetes Association, U.S. p. 1. ISBN 978-1580401555.
- ↑ Lang IA, Galloway TS, Scarlett A; et al. (2008). "Association of urinary bisphenol A concentration with medical disorders and laboratory abnormalities in adults". JAMA. 300 (11): 1303–10. doi:10.1001/jama.300.11.1303. PMID 18799442.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Jack L, Boseman L, Vinicor F (2004). "Aging Americans and diabetes. A public health and clinical response". Geriatrics. 59 (4): 14–7. PMID 15086069.
{{cite journal}}:|access-date=requires|url=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Lovejoy JC (2002). "The influence of dietary fat on insulin resistance". Curr. Diab. Rep. 2 (5): 435–40. doi:10.1007/s11892-002-0098-y. PMID 12643169.
{{cite journal}}:|access-date=requires|url=(help); Unknown parameter|month=ignored (help) - ↑ Hu FB (2003). "Sedentary lifestyle and risk of obesity and type 2 diabetes". Lipids. 38 (2): 103–8. doi:10.1007/s11745-003-1038-4. PMID 12733740.
{{cite journal}}:|access-date=requires|url=(help); Unknown parameter|month=ignored (help) - ↑ ೧೩.೦ ೧೩.೧ Iwasaki Y, Takayasu S, Nishiyama M; et al. (2008). "Is the metabolic syndrome an intracellular Cushing state? Effects of multiple humoral factors on the transcriptional activity of the hepatic glucocorticoid-activating enzyme (11beta-hydroxysteroid dehydrogenase type 1) gene". Molecular and Cellular Endocrinology. 285 (1–2): 10–8. doi:10.1016/j.mce.2008.01.012. PMID 18313835.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Chiodini I, Torlontano M, Scillitani A; et al. (2005). "Association of subclinical hypercortisolism with type 2 diabetes mellitus: a case-control study in hospitalized patients". European Journal of Endocrinology. 153 (6): 837–44. doi:10.1530/eje.1.02045. PMID 16322389.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Taniguchi T, Hamasaki A, Okamoto M (2008). "Subclinical hypercortisolism in hospitalized patients with type 2 diabetes mellitus" ([ಮಡಿದ ಕೊಂಡಿ]). Endocrine Journal. 55 (2): 429–32. doi:10.1507/endocrj.K07E-045. PMID 18362453.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ ೧೬.೦ ೧೬.೧ Saad F, Gooren L (2009). "The role of testosterone in the metabolic syndrome: a review". The Journal of Steroid Biochemistry and Molecular Biology. 114 (1–2): 40–3. doi:10.1016/j.jsbmb.2008.12.022. PMID 19444934.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Farrell JB, Deshmukh A, Baghaie AA (2008). "Low testosterone and the association with type 2 diabetes". The Diabetes Educator. 34 (5): 799–806. doi:10.1177/0145721708323100. PMID 18832284.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Sakagashira S, Sanke T, Hanabusa T; et al. (1996). "Missense mutation of amylin gene (S20G) in Japanese NIDDM patients". Diabetes. 45 (9): 1279–81. doi:10.2337/diabetes.45.9.1279. PMID 8772735.
{{cite journal}}:|access-date=requires|url=(help); Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Cho YM, Kim M, Park KS, Kim SY, Lee HK (2003). "S20G mutation of the amylin gene is associated with a lower body mass index in Korean type 2 diabetic patients". Diabetes Res. Clin. Pract. 60 (2): 125–9. doi:10.1016/S0168-8227(03)00019-6. PMID 12706321. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Camastra S, Bonora E, Del Prato S, Rett K, Weck M, Ferrannini E (1999). "Effect of obesity and insulin resistance on resting and glucose-induced thermogenesis in man. EGIR (European Group for the Study of Insulin Resistance)". Int. J. Obes. Relat. Metab. Disord. 23 (12): 1307–13. doi:10.1038/sj.ijo.0801072. PMID 10643689.
{{cite journal}}:|access-date=requires|url=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ ಕಾಟ್ರನ್, ಕುಮಾರ್, ಕಾಲಿನ್ಸ್; ರಾಬಿನ್ಸ್ ಪ್ಯಥಾಲಾಜಿಕ್ ಬೇಸಿಸ್ ಆಫ್ ಡಿಸೀಸ್, ಸಾಂಡರ್ಸ್ ಆರನೆಯ ಆವೃತ್ತಿ, 1999; 913-926.
- ↑ Lyssenko V, Jonsson A, Almgren P; et al. (2008). "Clinical risk factors, DNA variants, and the development of type 2 diabetes". The New England Journal of Medicine. 359 (21): 2220–32. doi:10.1056/NEJMoa0801869. PMID 19020324.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Rother KI (2007). "Diabetes treatment—bridging the divide". The New England Journal of Medicine. 356 (15): 1499–501. doi:10.1056/NEJMp078030. PMID 17429082.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Walley AJ, Blakemore AI, Froguel P (2006). "Genetics of obesity and the prediction of risk for health". Human Molecular Genetics. 15 Spec No 2: R124–30. doi:10.1093/hmg/ddl215. PMID 16987875.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ "Monogenic Forms of Diabetes: Neonatal Diabetes Mellitus and Maturity-onset Diabetes of the Young". National Diabetes Information Clearinghouse (NDIC). National Institute of Diabetes and Digestive and Kidney Diseases, NIH. Archived from the original on 2008-07-04. Retrieved 2008-08-04.
{{cite news}}: Cite has empty unknown parameter:|coauthors=(help) - ↑ Barrett TG (2001). "Mitochondrial diabetes, DIDMOAD and other inherited diabetes syndromes". Best Practice & Research. Clinical Endocrinology & Metabolism. 15 (3): 325–43. doi:10.1053/beem.2001.0149. PMID 11554774.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ "The origin of diabetes Don't blame your genes They may simply be getting bad instructions—from you". Economist. 2009.
{{cite news}}: Cite has empty unknown parameter:|coauthors=(help) - ↑ Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia: report of a WHO/IDF consultation (PDF). Geneva: World Health Organization. 2006. p. 21. ISBN 978-92-4-159493-6.
- ↑ Vijan, S (March 2010). "Type 2 diabetes". Annals of Internal Medicine. 152 (5): ITC31-15. doi:10.1059/0003-4819-152-5-201003020-01003. PMID 20194231.
- ↑ ೩೦.೦ ೩೦.೧ World Health Organization. "Definition, diagnosis and classification of diabetes mellitus and its complications: Report of a WHO Consultation. Part 1. Diagnosis and classification of diabetes mellitus". Retrieved 29 May 2007.
- ↑ ೩೧.೦ ೩೧.೧ Harris R, Donahue K, Rathore SS, Frame P, Woolf SH, Lohr KN (2003). "Screening adults for type 2 diabetes: a review of the evidence for the U.S. Preventive Services Task Force". Ann. Intern. Med. 138 (3): 215–29. PMID 12558362. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Rolka DB, Narayan KM, Thompson TJ; et al. (2001). "Performance of recommended screening tests for undiagnosed diabetes and dysglycemia". Diabetes Care. 24 (11): 1899–903. doi:10.2337/diacare.24.11.1899. PMID 11679454.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Pradhan AD, Rifai N, Buring JE, Ridker PM (2007). "Hemoglobin A1c predicts diabetes but not cardiovascular disease in nondiabetic women". Am. J. Med. 120 (8): 720–7. doi:10.1016/j.amjmed.2007.03.022. PMC 2585540. PMID 17679132.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Chiasson JL, Josse RG, Gomis R, Hanefeld M, Karasik A, Laakso M (2003). "Acarbose treatment and the risk of cardiovascular disease and hypertension in patients with impaired glucose tolerance: the STOP-NIDDM trial". JAMA. 290 (4): 486–94. doi:10.1001/jama.290.4.486. PMID 12876091. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link)[ಶಾಶ್ವತವಾಗಿ ಮಡಿದ ಕೊಂಡಿ] - ↑ ೩೫.೦ ೩೫.೧ Lindström J, Ilanne-Parikka P, Peltonen M; et al. (2006). "Sustained reduction in the incidence of type 2 diabetes by lifestyle intervention: follow-up of the Finnish Diabetes Prevention Study". Lancet. 368 (9548): 1673–9. doi:10.1016/S0140-6736(06)69701-8. PMID 17098085. Retrieved 19 July 2008.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Torgerson JS, Hauptman J, Boldrin MN, Sjöström L (2004). "XENical in the prevention of diabetes in obese subjects (XENDOS) study: a randomized study of orlistat as an adjunct to lifestyle changes for the prevention of type 2 diabetes in obese patients". Diabetes Care. 27 (1): 155–61. doi:10.2337/diacare.27.1.155. PMID 14693982. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Knowler WC, Barrett-Connor E, Fowler SE; et al. (2002). "Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin". N. Engl. J. Med. 346 (6): 393–403. doi:10.1056/NEJMoa012512. PMC 1370926. PMID 11832527. Retrieved 19 July 2008.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Lee CM, Huxley RR, Lam TH; et al. (2007). "Prevalence of diabetes mellitus and population attributable fractions for coronary heart disease and stroke mortality in the WHO South-East Asia and Western Pacific regions". Asia Pacific Journal of Clinical Nutrition. 16 (1): 187–92. PMID 17215197.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Seidell JC (2000). "Obesity, insulin resistance and diabetes—a worldwide epidemic". The British Journal of Nutrition. 83 Suppl 1: S5–8. doi:10.1017/S000711450000088X. PMID 10889785.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Raina Elley C, Kenealy T (2008). "Lifestyle interventions reduced the long-term risk of diabetes in adults with impaired glucose tolerance". Evid Based Med. 13 (6): 173. doi:10.1136/ebm.13.6.173. PMID 19043031.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ U.S. Preventive Services Task Force (2003). "Screening for type 2 diabetes mellitus in adults: recommendations and rationale". Ann. Intern. Med. 138 (3): 212–4. PMID 12558361. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ "ಗ್ರೇಡ್ I ರೆಕಮೆಂಡೇಶನ್". Archived from the original on 2015-11-28. Retrieved 2010-07-29.
- ↑ "ಗ್ರೇಡ್ ಬಿ ರೆಕಮೆಂಡೇಶನ್". Archived from the original on 2015-11-28. Retrieved 2010-07-29.
- ↑ ಎವಿಡೆನ್ಸ್ ರಿಪೋರ್ಟ್
- ↑ Santaguida PL, Balion C, Hunt D; et al. (2005). "Diagnosis, prognosis, and treatment of impaired glucose tolerance and impaired fasting glucose" (PDF). Evid Rep Technol Assess (Summ) (128): 1–11. PMID 16194123. Archived from the original (PDF) on 10 ಸೆಪ್ಟೆಂಬರ್ 2008. Retrieved 19 July 2008.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑
Choi HK, Willett WC, Stampfer P, Vasson MP, Maubois JL, Beaufrere B (2005). "Dairy consumption and risk of type 2 diabetes mellitus in men". Archives of Internal Medicine. 165 (9): 997–1003. doi:10.1001/archinte.165.9.997. PMID 15883237.
{{cite journal}}:|access-date=requires|url=(help)CS1 maint: multiple names: authors list (link) - ↑ ೪೭.೦ ೪೭.೧ Knowler WC, Barrett-Connor E, Fowler SE; et al. (2002). "Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin". The New England Journal of Medicine. 346 (6): 393–403. doi:10.1056/NEJMoa012512. PMC 1370926. PMID 11832527.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ doi:10.1016/S0140-6736(09)61457-4
This citation will be automatically completed in the next few minutes. You can jump the queue or expand by hand - ↑ Bantle JP, Wylie-Rosett J, Albright AL; et al. (2006). "Nutrition recommendations and interventions for diabetes—2006: a position statement of the American Diabetes Association". Diabetes Care. 29 (9): 2140–57. doi:10.2337/dc06-9914. PMID 16936169.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Barnard, Neal (2007). "13". Dr. Neal Barnard's Program for Reversing Diabetes: The Scientifically Proven System for Reversing Diabetes Without Drugs. New York, NY: Rodale/Holtzbrinck Publishers. ISBN 978-1-59486-528-2.
{{cite book}}: Cite has empty unknown parameter:|coauthors=(help); Unknown parameter|isbn-status=ignored (help) - ↑ Barnard ND, Katcher HI, Jenkins DJ, Cohen J, Turner-McGrievy G (2009). "Vegetarian and vegan diets in type 2 diabetes management". Nutrition Reviews. 67 (5): 255–63. doi:10.1111/j.1753-4887.2009.00198.x. PMID 19386029.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Stuebe AM, Rich-Edwards JW, Willett WC, Manson JE, Michels KB (2005). "Duration of lactation and incidence of type 2 diabetes". JAMA. 294 (20): 2601–10. doi:10.1001/jama.294.20.2601. PMID 16304074.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Gerstein HC, Yusuf S, Bosch J; et al. (2006). "Effect of rosiglitazone on the frequency of diabetes in patients with impaired glucose tolerance or impaired fasting glucose: a randomised controlled trial". Lancet. 368 (9541): 1096–105. doi:10.1016/S0140-6736(06)69420-8. PMID 16997664.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Kjeldsen SE, Julius S, Mancia G; et al. (2006). "Effects of valsartan compared to amlodipine on preventing type 2 diabetes in high-risk hypertensive patients: the VALUE trial". Journal of Hypertension. 24 (7): 1405–12. doi:10.1097/01.hjh.0000234122.55895.5b. PMID 16794491.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Wasko MC, Hubert HB, Lingala VB; et al. (2007). "Hydroxychloroquine and risk of diabetes in patients with rheumatoid arthritis". JAMA. 298 (2): 187–93. doi:10.1001/jama.298.2.187. PMID 17622600.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Knowler WC, Fowler SE, Hamman RF; et al. (2009). "10-year follow-up of diabetes incidence and weight loss in the Diabetes Prevention Program Outcomes Study". Lancet. 374 (9702): 1677–86. doi:10.1016/S0140-6736(09)61457-4. PMID 19878986.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ "ಫಿಸಿಕಲ್ ಆಕ್ಟಿವಿಟಿ ಅಂಡ್ ಡಯೆಟ್ರಿ ಇಂಟರ್ವೆನ್ಷನ್ ಫಾರ್ ಕ್ರೋನಿಕ್ ಡಿಸೀಸಸ್: ಎ ಕ್ವಿಕ್ ಫಿಕ್ಸ್ ಆಫ್ಟರ್ ಆಲ್?", ಫ್ರಾಂಕ್ ಡಬ್ಲು. ಬೂತ್ & ಮನು ವಿ. ಚಕ್ರವರ್ತಿ, ಜೆ ಅಪ್ಲ್ ಫಿಸಿಯೊಲ್, ಮೇ 1, 2006; 100(5): 1439 - 1440.
- ↑ ರಾಬರ್ಟ್ಸ್ ಸಿಕೆ, ವನ್ ಡಿ, ಪ್ರುಥಿ ಎಸ್, ಕುರ್ತೊವಿಕ್ ಎಸ್, ಸಿಂಧು ಆರ್ಕೆ, ವಾಝಿರಿ ಎನ್ಡಿ, ಮತ್ತು ಬರ್ನಾರ್ಡ್ ಆರ್ಜೆ. "ಎಫೆಕ್ಟ್ ಆಫ್ ಎ ಶಾರ್ಟ್-ಟರ್ಮ್ ಡಯಟ್ ಅಂಡ್ ಎಕ್ಸರ್ಸೈಸ್ ಇಂಟರ್ವೆನ್ಷನ್ ಆನ್ ಆಕ್ಸಿಡೇಟಿವ್ ಸ್ಟ್ರೆಸ್, ಇನ್ಫ್ಲಮೇಷನ್ ಎಮ್ಎಮ್ಪಿ-9, ಅಂಡ್ ಮಾನೊಸೈಟ್ ಕೆಮೊಟ್ಯಾಕ್ಟಿಕ್ ಆಕ್ಟಿವಿಟಿ ಇನ್ ಮೆನ್ ವಿತ್ ಮೆಟಬಾಲಿಕ್ ಸಿಂಡ್ರೋಮ್ ಫ್ಯಾಕ್ಟರ್ಸ್", ಜೆ ಅಪ್ಲ್ ಫಿಸಿಯೊಲ್ 100: 1657-1665, 2006. ಮೊದಲು ಪ್ರಕಟವಾಗಿದ್ದು ಡಿಸೆಂಬರ್ 15, 2005
- ↑ "ಥ್ರೀ-ವೀಕ್ ಡಯಟ್ ಕರ್ಬ್ಸ್ ಡಯಾಬಿಟಿಸ್", ನ್ಯೂ ಸೈಂಟಿಸ್ಟ್, 13 ಜನವರಿ 2006 ಶಾವೊನಿ ಭಟ್ಟಾಚಾರ್ಯ ಅವರಿಂದ.
- ↑ American Diabetes (2006). "Standards of medical care in diabetes--2006". Diabetes Care. 29 Suppl 1: S4–42. PMID 16373931. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ Qaseem A, Vijan S, Snow V, Cross JT, Weiss KB, Owens DK (2007). "Glycemic control and type 2 diabetes mellitus: the optimal hemoglobin A1c targets. A guidance statement from the American College of Physicians". Ann. Intern. Med. 147 (6): 417–22. PMID 17876024. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ ೬೨.೦ ೬೨.೧ "Clinical Practice Guidelines". Archived from the original on 28 ಆಗಸ್ಟ್ 2008. Retrieved 19 July 2008.
- ↑ Brown AF, Mangione CM, Saliba D, Sarkisian CA (2003). "Guidelines for improving the care of the older person with diabetes mellitus". J Am Geriatr Soc. 51 (5 Suppl Guidelines): S265–80. doi:10.1046/j.1532-5415.51.5s.1.x. PMID 12694461. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Sigal RJ, Kenny GP, Boulé NG; et al. (2007). "Effects of aerobic training, resistance training, or both on glycemic control in type 2 diabetes: a randomized trial". Ann. Intern. Med. 147 (6): 357–69. PMID 17876019.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) ನಾನ್-ಟೆಕ್ನಿಕಲ್ ಸಮರಿ - ↑ Song S (17 September 2007). "Study: The Best Exercise for Diabetes". Time Inc. Archived from the original on 14 ಅಕ್ಟೋಬರ್ 2007. Retrieved 28 September 2007.
- ↑ Farmer A, Wade A, Goyder E; et al. (2007). "Impact of self monitoring of blood glucose in the management of patients with non-insulin treated diabetes: open parallel group randomised trial". BMJ. 335 (7611): 132. doi:10.1136/bmj.39247.447431.BE. PMC 1925177. PMID 17591623.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ "Clinical Guideline:The management of type 2 diabetes (update)". Archived from the original on 2013-12-16. Retrieved 2010-07-29.
- ↑ Gerstein, H. C., M. E. Miller; et al. (2008). "Effects of intensive glucose lowering in type 2 diabetes". New England Journal of Medicine, the. 358 (358(24)): 2545–59. doi:10.1056/NEJMoa0802743. PMID 18539917.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ http://www.cdc.gov/diabetes/pubs/pdf/ndfs_2007.pdf
- ↑ ಬೋಲೆನ್ ಎಸ್ ಎಟ್ ಅಲ್. ಸಿಸ್ಟಮ್ಯಾಟಿಕ್ ರಿವ್ಯೂ: ಕಂಪ್ಯಾರಿಟಿವ್ ಎಫೆಕ್ಟಿವ್ನೆಸ್ ಅಂಡ್ ಸೇಫ್ಟಿ ಆಫ್ ಓರಲ್ ಮೆಡಿಕೇಶನ್ಸ್ ಫಾರ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ Archived 2009-09-30 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ.. ಆಯ್ನ್ ಇಂಟರ್ನ್ ಮೆಡ್ 2007;147:6
- ↑ ೭೧.೦ ೭೧.೧
Kahn SE, Haffner SM, Heise MA; et al. (2006). "Glycemic durability of rosiglitazone, metformin, or glyburide monotherapy". N. Engl. J. Med. 355 (23): 2427–43. doi:10.1056/NEJMoa066224. PMID 17145742.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ "NEJM -- Effect of Rosiglitazone on the Risk of Myocardial Infarction and Death from Cardiovascular Causes". Archived from the original on 23 ಮೇ 2007. Retrieved 21 May 2007.
- ↑ "MedWatch - 2007 Safety Information Alerts (Actos (pioglitazone))". Archived from the original on 29 ಮಾರ್ಚ್ 2007. Retrieved 21 May 2007.
- ↑ "MedWatch - 2007 Safety Information Alerts (Rosiglitazone)". Archived from the original on 29 ಮಾರ್ಚ್ 2007. Retrieved 21 May 2007.
- ↑ Eurich DT, McAlister FA, Blackburn DF; et al. (2007). "Benefits and harms of antidiabetic agents in patients with diabetes and heart failure: systematic review". BMJ. 335 (7618): 497. doi:10.1136/bmj.39314.620174.80. PMC 1971204. PMID 17761999.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Amori RE, Lau J, Pittas AG (2007). "Efficacy and safety of incretin therapy in type 2 diabetes: systematic review and meta-analysis". JAMA. 298 (2): 194–206. doi:10.1001/jama.298.2.194. PMID 17622601.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ Diabetes (Report). MyOptumHealth. Archived from the original on ಜನವರಿ 12, 2010. https://web.archive.org/web/20100112212731/http://www.myoptumhealth.com/portal/Information/item/Insulin+and+Diabetes+Q_and_A?archiveChannel=Home%2FArticle&clicked=true. Retrieved Jan 21, 2010.
- ↑ Diabetes and Medication (Report). Diabetes New Zealand. Archived from the original on ಅಕ್ಟೋಬರ್ 21, 2009. https://web.archive.org/web/20091021183524/http://www.diabetes.org.nz/living_with_diabetes/type_2_diabetes/medication. Retrieved Jan 21, 2010.
- ↑ ೭೯.೦ ೭೯.೧ Yki-Järvinen H, Ryysy L, Nikkilä K, Tulokas T, Vanamo R, Heikkilä M (1999). "Comparison of bedtime insulin regimens in patients with type 2 diabetes mellitus. A randomized, controlled trial". Ann. Intern. Med. 130 (5): 389–96. PMID 10068412. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Holman RR, Turner RC (1985). "A practical guide to basal and prandial insulin therapy". Diabet. Med. 2 (1): 45–53. doi:10.1111/j.1464-5491.1985.tb00592.x. PMID 2951066.
{{cite journal}}:|access-date=requires|url=(help); Unknown parameter|month=ignored (help) - ↑ ೮೧.೦ ೮೧.೧ Mooradian AD, Bernbaum M, Albert SG (2006). "Narrative review: a rational approach to starting insulin therapy". Ann. Intern. Med. 145 (2): 125–34. PMID 16847295.
{{cite journal}}:|access-date=requires|url=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Yki-Järvinen H, Kauppila M, Kujansuu E; et al. (1992). "Comparison of insulin regimens in patients with non-insulin-dependent diabetes mellitus". N. Engl. J. Med. 327 (20): 1426–33. PMID 1406860.
{{cite journal}}:|access-date=requires|url=(help); Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Kratz A, Lewandrowski KB (1998). "Case records of the Massachusetts General Hospital. Weekly clinicopathological exercises. Normal reference laboratory values". N. Engl. J. Med. 339 (15): 1063–72. doi:10.1056/NEJM199810083391508. PMID 9761809. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help) - ↑ ೮೪.೦ ೮೪.೧ Holman RR, Thorne KI, Farmer AJ; et al. (2007). "Addition of biphasic, prandial, or basal insulin to oral therapy in type 2 diabetes". N. Engl. J. Med. 357 (17): 1716–30. doi:10.1056/NEJMoa075392. PMID 17890232. Retrieved 19 July 2008.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ ೮೫.೦ ೮೫.೧ Raskin P, Allen E, Hollander P; et al. (2005). "Initiating insulin therapy in type 2 Diabetes: a comparison of biphasic and basal insulin analogs". Diabetes Care. 28 (2): 260–5. doi:10.2337/diacare.28.2.260. PMID 15677776. Retrieved 19 July 2008.
{{cite journal}}: Explicit use of et al. in:|author=(help); Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Malone JK, Kerr LF, Campaigne BN, Sachson RA, Holcombe JH (2004). "Combined therapy with insulin lispro Mix 75/25 plus metformin or insulin glargine plus metformin: a 16-week, randomized, open-label, crossover study in patients with type 2 diabetes beginning insulin therapy". Clin Ther. 26 (12): 2034–44. doi:10.1016/j.clinthera.2004.12.015. PMID 15823767. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link) - ↑ Horvath K, Jeitler K, Berghold A; et al. (2007). "Long-acting insulin analogues versus NPH insulin (human isophane insulin) for type 2 diabetes mellitus". Cochrane Database Syst Rev (2): CD005613. doi:10.1002/14651858.CD005613.pub3. PMID 17443605.
{{cite journal}}:|access-date=requires|url=(help); Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Jothydev Kesavadev, Shyam Balakrishnan, Ahammed S,Sunitha Jothydev; et al. (2009). "Reduction of glycosylated hemoglobin following 6 months of continuous subcutaneous insulin infusion in an Indian population with type 2 diabetes". Diabetes Technol Ther. 11 (8): 517–521. doi:10.1089/dia.2008.0128. PMID 19698065.
{{cite journal}}:|access-date=requires|url=(help); Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link) - ↑ Cummings DE, Flum DR (2008). "Gastrointestinal surgery as a treatment for diabetes". JAMA. 299 (3): 341–3. doi:10.1001/jama.299.3.341. PMID 18212321.[ಶಾಶ್ವತವಾಗಿ ಮಡಿದ ಕೊಂಡಿ]
- ↑ Folli F, Pontiroli AE, Schwesinger WH (2007). "Metabolic aspects of bariatric surgery". Med. Clin. North Am. 91 (3): 393–414, x. doi:10.1016/j.mcna.2007.01.005. PMID 17509385.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ↑ ಗ್ಯಾಸ್ಟ್ರಿಕ್ ಬೈಬಾಸ್ ಸರ್ಜರಿ - ಡಯಾಬಿಟಿಸ್ ಹೆಲ್ತ್[ಶಾಶ್ವತವಾಗಿ ಮಡಿದ ಕೊಂಡಿ]
- ↑ Dixon JB, O'Brien PE, Playfair J; et al. (2008). "Adjustable gastric banding and conventional therapy for type 2 diabetes: a randomized controlled trial". JAMA. 299 (3): 316–23. doi:10.1001/jama.299.3.316. PMID 18212316.
{{cite journal}}: Explicit use of et al. in:|author=(help)CS1 maint: multiple names: authors list (link)[ಶಾಶ್ವತವಾಗಿ ಮಡಿದ ಕೊಂಡಿ] - ↑ ಅಮೇರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಶನ್ ಟೈಟಲ್ =ಟೋಟಲ್ ಪ್ರಿವಲೆನ್ಸ್ ಆಫ್ ಡಯಾಬಿಟಿಸ್ ಅಂಡ್ ಪ್ರಿ-ಡಯಾಬಿಟಿಸ್ ಯುಆರ್ಎಲ್ =http://www.diabetes.org/diabetes-statistics/prevalence.jsp Archived 2006-02-08 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ. | accessdate =2008-11-29
- ↑ ಇನ್ಜುಚ್ಚಿ ಎಸ್ಇ, ಶೆರ್ವಿನ್ ಆರ್ಎಸ್, ದಿ ಪ್ರಿವೆನ್ಷನ್ ಆಫ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್. ಎಂಡೊಕ್ರಿನೊಲ್ ಮೆಟಬ್ ಕ್ಲಿನ್ ಎನ್ ಆಯ್ಮ್ 34 (2205) 199-219.
- ↑ Gerberding, Julie Louise (2007-05-24). Diabetes. Atlanta: Centres for Disease Control. Retrieved 2007-09-14.
- ↑ ಡಯಾಬಿಟಿಸ್ ರೇಟ್ಸ್ ಆರ್ ಇನ್ಕ್ರೀಸಿಂಗ್ ಅಮಾಂಗ್ ಯೂತ್ ಎನ್ಐಎಚ್, ನವೆಂಬರ್ 13, 2007
- ↑ ಸ್ಟೀನ್ಬರ್ಗರ್ ಜೆ, ಮೊರನ್ ಎ, ಹಾಂಗ್ ಸಿಪಿ, ಜಾಕೋಬ್ಸ್ ಡಿಆರ್ ಜೂ, ಸಿನಾಯ್ಕೊ ಎಆರ್: ಅಡಿಪೊಸಿಟಿ ಇನ್ ಚೈಲ್ಡ್ಹುಡ್ ಪ್ರೆಡಿಕ್ಟ್ಸ್ ಒಬೆಸಿಟಿ ಅಂಡ್ ಇನ್ಸುಲಿನ್ ರೆಸಿಸ್ಟೆನ್ಸ್ ಇನ್ ಯಂಗ್ ಅಡಲ್ಟ್ಹುಡ್. J Pediatr 138:469–473, 2001
- ↑ ೯೮.೦ ೯೮.೧ Zimmet P, Alberti KG, Shaw J (2001). "Global and societal implications of the diabetes epidemic". Nature. 414 (6865): 782–7. doi:10.1038/414782a. PMID 11742409. Retrieved 19 July 2008.
{{cite journal}}: Unknown parameter|month=ignored (help)CS1 maint: multiple names: authors list (link)
ಬಾಹ್ಯ ಕೊಂಡಿಗಳು[ಬದಲಾಯಿಸಿ]
- ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ 2ನೇ ವಿಧ ಓಪನ್ ಡೈರೆಕ್ಟರಿ ಪ್ರಾಜೆಕ್ಟ್
- ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟುಸ್ 2ನೇ ಬಗ Archived 2010-03-03 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ.
- ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ - ಸಾಮಾನ್ಯ ಮಾಹಿತಿ
ಸಂಸ್ಥೆಗಳು[ಬದಲಾಯಿಸಿ]
- ಐಡಿಎಫ್ ಮಧುಮೇಹ ನಕ್ಷೆ
- ಇಂಟರ್ನ್ಯಾಷನಲ್ ಡಯಾಬಿಟಿಸ್ ಫೆಡರೇಶನ್
- ವಿಶ್ವ ಮಧುಮೇಹ ದಿನ (ಅಂತರರಾಷ್ಟ್ರೀಯ ಡಯಾಬಿಟಿಸ್ ಫೆಡರೇಶನ್)
- ಡಯಾಬಿಟಿಸ್ ಯುಕೆ - ಮಧುಮೇಹ ಹೊಂದಿರುವ ಜನರಿಗಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಅತಿ ದೊಡ್ಡ ಯುಕೆಯ ಸಂಸ್ಥೆ
- ಅಮೆರಿಕನ್ ಡಯಬಿಟಿಕ್ಸ್ ಅಸೋಸಿಯೇಷನ್ Archived 2008-03-27 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ.
ಪ್ರಾಧಿಕಾರಗಳು[ಬದಲಾಯಿಸಿ]
- ನ್ಯಾಷನಲ್ ಡಯಾಬಿಟಿಸ್ ಇನ್ಫಾರ್ಮೇಶನ್ ಕ್ಲಿಯರಿಂಗ್ಹೌಸ್ Archived 2010-02-21 ವೇಬ್ಯಾಕ್ ಮೆಷಿನ್ ನಲ್ಲಿ.
- ಸೆಂಟರ್ಸ್ ಫಾರ್ ಡಿಸೀಸ್ ಕಂಟ್ರೋಲ್ (ಎಂಡೋಕ್ರೈನ್ ಪೆಥಾಲಜಿ)
ಹೆಚ್ಚಿನ ಓದಿಗಾಗಿ[ಬದಲಾಯಿಸಿ]
This article's further reading may not follow Wikipedia's content policies or guidelines. Please improve this article by removing excessive, less relevant or many publications with the same point of view; or by incorporating the relevant publications into the body of the article through appropriate citations. |
- CS1 errors: unsupported parameter
- CS1 maint: multiple names: authors list
- CS1 errors: explicit use of et al.
- CS1 errors: access-date without URL
- ಮಡಿದ ಬಾಹ್ಯ ಕೊಂಡಿಗಳನ್ನು ಹೊಂದಿರುವ ಎಲ್ಲಾ ಲೇಖನಗಳು
- ಮಡಿದ ಬಾಹ್ಯ ಕೊಂಡಿಗಳನ್ನು ಹೊಂದಿರುವ ಲೇಖನಗಳು from October 2009
- Articles with invalid date parameter in template
- CS1: long volume value
- CS1 errors: empty unknown parameters
- ಮಡಿದ ಬಾಹ್ಯ ಕೊಂಡಿಗಳನ್ನು ಹೊಂದಿರುವ ಲೇಖನಗಳು from ಆಗಸ್ಟ್ 2021
- ಶಾಶ್ವತವಾಗಿ ಮಡಿದ ಬಾಹ್ಯ ಕೊಂಡಿಗಳನ್ನು ಹೊಂದಿರುವ ಎಲ್ಲಾ ಲೇಖನಗಳು
- Pages with incomplete DOI references
- ವೆಬ್ ಆರ್ಕೈವ್ ಟೆಂಪ್ಲೇಟಿನ ವೇಬ್ಯಾಕ್ ಕೊಂಡಿಗಳು
- Articles with hatnote templates targeting a nonexistent page
- Articles with Open Directory Project links
- Wikipedia spam cleanup
- Wikipedia further reading cleanup
- Articles that show a Medicine navs template
- ವಯಸ್ಸಿಗೆ-ಸಂಬಂಧಿಸಿದ ಕಾಯಿಲೆಗಳು
- ಮಧುಮೇಹ
- ಸ್ಥೂಲಕಾಯಕ್ಕೆ ಸಂಬಂಧಿಸಿದಂತೆ ವೈದ್ಯಕೀಯ ಕಾರಣಗಳು
